今天越来越多病人来找医生时,已经带着答案。这个病例让我思考:在AI时代,医生最重要的能力之一,也许不是给出答案,而是在必要的时候,敢于说“No”。
> View article为什么肩袖损伤的特殊试验在早期病人身上很有价值,而在慢性肩痛患者身上却越来越不准确?本文结合肩胛下肌损伤与颈椎神经根刺激案例,探讨原发病、继发病以及治疗过程中的诊断思维。
> View article这个病例真正让我思考的,不是治疗是否有效,而是:这些痰究竟从哪里来?神经敏感性是否参与其中?一个医生如何避免把所有现象都解释成自己熟悉的理论。
> View article一位掌心疼痛半年以上的患者,被怀疑为腕管综合征并等待手术评估。然而,她没有典型的手指麻木和夜间麻醒表现。黄博士通过动作分析和旋前圆肌检查,发现问题可能并不在腕管,而是在更高位的正中神经刺激。这个病例提醒我们,一个看似不起眼的小细节,往往能够改变整个诊断方向。
> View articleDr Huang’s Clinical Red Flag Cases 病例一:一个“老坐骨神经痛”病人,最后发现肺癌脑转移 各位同道,大家好。 今天我分享的,不是“我怎么把病治好了”,而是一些让我印象非常深刻的 Red Flag 病例。 这些病例真正重要的地方,不是针灸技术,而是: 当一个病人看起来像普通病的时候, 我们什么时候应该意识到: “这个病可能已经不是普通病了。” 这个能力,我觉得比“会不会扎针”更重要。 因为很多危险病, 早期都不像危险病。 今天我讲的第一个病例,是一个长期坐骨神经痛病人,最后发现肺癌脑转移。 一、病人背景 这个病人,是我认识很多年的一个老病人,也是朋友。 他有十多年腰痛、右下肢麻木、坐骨神经痛病史。 过去: 腰椎间盘突出; 坐骨神经痛; 右腿麻; 右腿疼; 反反复复很多年。 以前每次治疗, 无论针灸也好, 休息也好, 症状多少都会缓解一些。 因此: 无论病人自己, 还是我最开始, 都默认: “还是老问题。” 这一点, 其实特别容易让医生进入: “惯性诊断。” 二、这次最早的变化 后来有一段时间, 病人来找我。 他说: 最近开车时, 感觉右脚“不太灵活”。 他说: 踩油门不太顺; 踩刹车有点慢; 感觉脚不太听使唤; 动作没有以前灵活。 这里其实非常重要。 因为: 他不是说: […]
> View article真正成熟的医学,也许不是“看局部”的西医,也不是“讲整体”的中医。而是把局部结构,放进整体网络中理解的【整合医学】。
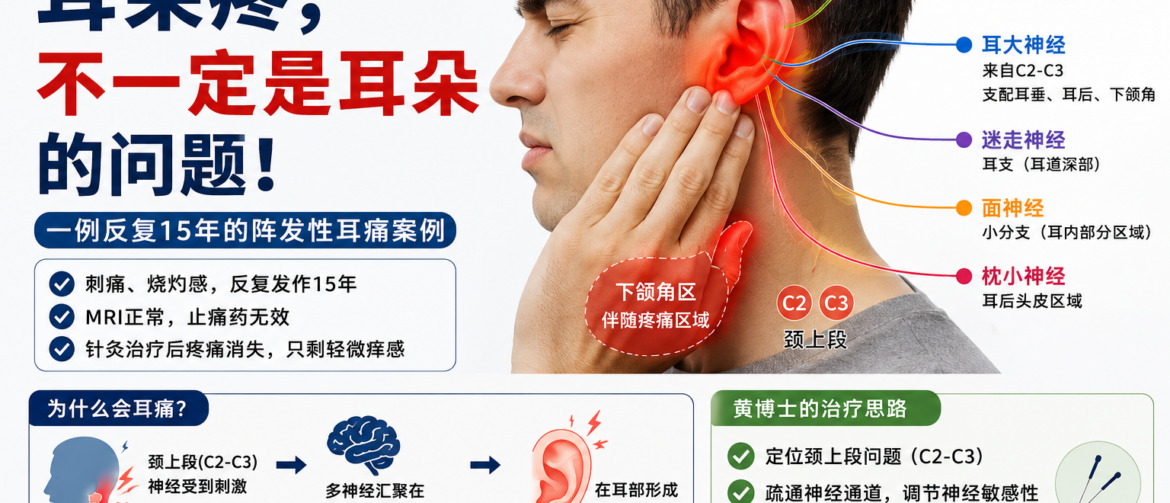
> View article【跟着黄博士学看病 18】 耳朵疼,不一定是耳朵的问题——一例“颈源性耳痛”的思考 这个病人,是一个洋人男性。 他来找我时,最主要的问题,是左侧耳朵反复发作性的疼痛。 这个病已经有十五年了。最开始的时候,发作并不频繁,一年也就一两次。每次发作,大约持续一两个小时,然后慢慢自己缓解,所以他一直也没有太在意。但近两年,情况开始变化。 发作越来越频繁,有时一个月一次,有时两星期一次,最近甚至发展到一星期发作两次。每次发作的时候,他都非常痛苦。 他说那种疼,不是单纯的“胀痛”或者“酸痛”,而是一种刺痛、烧灼感、发热感,感觉像耳道深处在疼。疼的时候,还会牵扯到下颌角这一带,但不会明显放射到整个面部。 他因为这个问题,看过专科医生。专科最初怀疑是三叉神经痛,因此给他做了脑部MRI检查,但没有发现明确异常。后来主要是发作时吃止痛药控制。但问题是:药物并没有真正阻止它继续发作。 患者自己也越来越感觉到,这个病已经不是“偶尔忍一忍”的问题了,而是开始影响生活,所以在朋友推荐下,想尝试针灸治疗。 但这个病人有一个特点——他从来没做过针灸,非常害怕。治疗的时候,他甚至跟我说:“我闭上眼睛,你扎吧。”其实很多洋人病人第一次做针灸,都会有这种恐惧感。 检查的时候,我首先排除了耳朵本身的明显器质性问题。耳周、下颌角区域,没有明显感觉减退,也没有特殊皮肤改变。 但有一个地方,引起了我的注意。他左侧颈椎二、颈椎三区域压痛明显,和右侧有明显差别。而且压的时候,这种疼痛会向头部放射。虽然没有直接放射到耳道,但结合他的症状分布,我开始怀疑:这并不是真正“耳朵本身”的问题。 因为耳部,并不是单一神经支配。耳朵这个区域,其实是一个“多神经交汇区”。包括: 三叉神经耳颞支 耳大神经 迷走神经耳支 面神经部分分支 枕小神经 这些神经,在耳周都有感觉分布,而且彼此之间存在一定重叠。所以临床上,很多“耳痛”,并不一定真正来自耳朵本身。尤其像这种: MRI正常 耳部检查问题不明显 反复发作 疼痛位置比较深 又伴随下颌角区域牵涉痛 我更倾向于认为:这是一个颈上段感觉输入系统的问题。更具体一点说:是颈椎二、三相关区域,对耳大神经系统形成了刺激,最后在耳部形成了投射性疼痛。 因为耳大神经本身,就是来自C2、C3。它的分布区域,除了耳垂、耳后,还包括下颌角附近。而这个病人非常明确地存在下颌角区域的伴随症状,这一点,对定位非常重要。 很多时候,耳部疼痛本身很难定位到底是哪一支神经出了问题,因为耳道面积小,多个神经感觉之间又互相重叠,大脑有时并不能精准区分到底是哪一路输入异常。 所以:真正帮助定位的,反而是“伴随区域”。 比如:如果耳痛伴随后枕部放射痛,就要考虑枕小神经或枕大神经系统;如果伴随太阳穴区域疼痛,就可能偏向三叉神经耳颞支;而这个病例,下颌角区域症状比较突出,因此我更倾向于耳大神经相关系统。 第一次治疗以后,一个很有意思的变化出现了。 患者没有再出现明显耳痛。但他说:耳道里面有点“痒痒的”。这个变化,其实很值得注意。因为很多神经性疼痛,在神经兴奋度下降以后,会从“痛”转变为一种轻微的痒感、异样感。 换句话说:说明系统的异常放电,开始减弱了因此目前,我更倾向于把这个病例理解为:一种颈源性的耳部神经反射痛。 它未必是真正意义上的“耳大神经炎”,也未必是耳大神经本身已经发生了明确损伤,而更像是颈上段感觉输入系统长期敏感化以后,在耳部形成的一种投射性疼痛。 这个病例后面,我还会继续观察。 因为现在最重要的,并不是“今天疼不疼”,而是: 发作频率是否下降 发作强度是否降低 持续时间是否缩短 系统是否越来越稳定 这些,才真正决定这个病是不是在恢复。 这个病例对我最大的启发是: 很多时候,疼痛的位置,并不一定是问题真正开始的地方。耳痛,不一定是耳朵的问题。有时候,真正的问题,在更上游的感觉输入系统。我们看到患者的主述,就要想到一个病名,像三叉神经痛,耳大神经痛等,但一个耳朵痛,有五个神经需要考虑,因此很难对上一个病名,这个神经网络,神经区域都受到牵连,而是一个多神经的牵涉痛。
> View article长期臀部深处疼痛、腿麻、长期靠止痛药工作,真正的问题,可能不只是梨状肌。 这个病人,一开始是以“屁股痛”来找我的。 三十多岁,男性。腰痛、屁股痛、腿麻腿疼,已经反复五年左右。 患者长期站着工作。开始他是腰痛为主,站久了、坐久了就腰疼,然后慢慢带着屁股疼,有时也有腿麻木。近二年,臀部疼越来越明显,尤其是臀部中间偏内、深处有个点,疼起来的时候,人根本站不住。 他做过腰椎核磁共振,没有发现明显椎间盘突出,也没有其它明显腰椎问题。但奇怪的是,影像看起来“不严重”,他的屁股疼却越来越重。 后来,他几乎每天靠止痛药工作。 他说自己上班必须长期站着,如果不吃扶他林之类的消炎止痛药,那个屁股深处的疼痛会越来越厉害,最后右腿也麻木,根本没法坚持工作。他的屁股疼不是整个臀部疼,而是一个固定点,疼得人必须停下来休息。有时候他回到家,就直接躺地板,用网球去压那个痛点。 止痛药吃了一年多以后,胃开始难受,恶心、胃痛,但他又不敢停药,因为一停药,工作就撑不住。 这些年,他也不是没治疗,而是一直在硬撑。理疗、正骨、针灸,都做过,针灸师也找过两三个。每次治疗后,都“稍微好一点”,但从来没有真正离开过止痛药。慢慢地,他形成了一个观念:“针灸对我没什么大用。”其实很多慢性病人不是不愿意治疗,而是一次次“有限改善”以后,把信心慢慢耗没了。 后来还是他老婆坚持让他来找我。她说:“你天天吃止痛药,胃都吃坏了,你必须再让黄博士试一次。”于是病人几乎是被“硬拉”过来的。 病人一见面,一坐下来,就一直在唠叨:“我这是梨状肌综合征,不好整啊。”因为他的症状也确实像:臀部痛、腿麻,坐久、站久加重。再加上很多医生已经给他贴过这个标签,于是后面的治疗者,很容易自动进入“继续松梨状肌”的思路。 但真正临床有意思的地方就在这里。 我第一次、第二次治疗的时候,也先处理了他的臀部肌肉和腰部肌肉。因为当时臀中肌压痛明显,臀小肌压痛明显,梨状肌也有压痛。从表面看,很像一个典型的“臀肌系统紧张”。 但治疗效果并不像我预期的那样明显。 按照我的经验,如果真正是单纯肌肉问题,尤其是臀中肌、臀小肌或者梨状肌的问题,针刺以后,病人第二天往往会明显感觉松了、轻了,走路舒服很多。而这个病人不是。有好转,但不明显,跟以前的治疗一样,就是“稍改善”。 这时候,我开始怀疑:他的屁股疼,肌肉可能不是主要问题。 于是第二次治疗时,我重新检查了他的骶髂关节区域。结果发现,他的骶髂关节压痛非常明显,甚至有一种“不能碰”的感觉。这里其实已经提醒我,他可能不单是臀部肌肉问题,更不单单是梨状肌的问题。 因此我开始调整治疗方向,不再只是松臀肌,而是开始处理骶髂关节区域,包括骶髂关节周围松解、点刺放血、拔罐减张力。 结果下次来诊,骶髂关节那个区域明显轻了,臀部疼痛减轻了大约三分之一。更重要的是,止痛药开始减少。以前天天吃,后来变成三、四天才吃两次。 这时候,我基本已经确认:骶髂区域,很可能才是整个系统最开始的问题来源。 继续治疗以后,臀中肌压痛减轻了,臀小肌压痛减轻了,梨状肌压痛也越来越不典型,并且骶髂关节区也没有明显压痛了。按理说,慢慢就“快好了”。 但病人始终还残留一个很固定的深部压痛点。这个点的位置,在臀部内下方附近,压痛非常明确,而且久站还是会刺激它,久坐也会刺激它。 这时候,我开始重新思考。这个病例可能已经不是单纯肌肉,而是更深层的稳定结构,包括骶结节韧带、坐骨结节附近附着区,以及骨盆后侧长期形成的深层稳定系统敏化。 于是后来一次治疗,我开始处理坐骨结节内上侧附近的附着区,也就是骶结节韧带在坐骨结节附近的附着区域。 结果这一次以后,病人的老婆第二天就发信息过来,说:“屁股疼减轻80%。”而且这几天已经不用吃止痛药了。 这个病例,对我来说很有意义。 因为它不是“我一开始就知道答案”,而是一个随着病情变化,不断修正诊断方向的过程。真正难的,其实不是“会治疗”,而是敢不敢否定自己原来的判断。 另外一个很容易把医生锁住的,就是标签。比如这个患者的“梨状肌综合征”标签。病人这样说了,前面的医生这样说了,影像没有问题,于是后面的医生也很容易顺着这个方向一直走下去。 但真正临床里,很多长期臀痛,并不是单一肌肉的问题。 这个病例也再次提醒我:治疗并不是“照着诊断名称打”。真正重要的是,看病人的反应,再不断修正自己的方向。 有时候,治疗本身,就是一种“动态诊断”。 患者在朋友圈推荐我,他老婆发给我的截图(我没他的微信)
> View article很多所谓“锁膝”,并不是半月板卡住,而是功能性锁膝。 锁膝,不一定是半月板 很多人一听到“膝盖卡住了、伸不直了”,第一反应就是:半月板。 这很常见,但并不总对。 临床上,有些所谓“锁膝”,并不是关节里面真的有什么东西卡住了,而是疼痛刺激引发保护性反射,让膝关节像被锁住一样。 这是两个完全不同的机制。 如果机制判断错了,治疗方向往往就错了。 这也是为什么有些膝痛久治不愈。 一类很容易被误认为半月板的问题 这类患者往往表现为: 膝内侧疼痛 下蹲后突然伸不直 感觉膝盖“卡住” 走路困难,甚至跛行 膝内侧按压敏感 上下楼或蹲起诱发疼痛 像半月板,但检查并不典型 这些症状,看起来像半月板。 但有时真正的问题,不在半月板。 第一层重新思考:锁住的是关节,还是保护反射? 真正机械性锁膝,是结构阻挡。 而有些“锁膝”,更像是一种保护性刹车。 疼痛刺激了软组织和神经通路,肌肉进入保护状态,身体不让你伸直。 从外表看: 像卡住。 本质上: 不是卡住,而是被保护机制“锁住”。 这就是认知反转。 病案一:一针解除“锁膝” 患者锁膝三天。 走路困难,活动明显受限。 很多人会直接联想到关节内结构损伤。 但检查后,我更倾向于一种功能性锁膝模式,而不是机械卡压。 采用一个特定针法,仅一针处理。 锁感立即释放。 患者当场恢复正常步态。 这个病例说明: 锁膝,不一定来自结构阻挡,也可能来自疼痛反射。 这是完全不同的处理逻辑。 病案二:像半月板,其实是隐神经问题 这个病例更值得讲。 一个年轻男性,下蹲几分钟后,突然左膝剧烈疼痛,伸不直,像典型半月板损伤: 突发疼痛 膝锁住 活动受限 需要拐杖 几乎 textbook 式半月板表现。 但进一步检查,情况不一样。 半月板征并不典型。 却发现: 鹅足区明显压痛 内膝皮肤感觉异常 髌下隐神经支刺激表现明显 […]
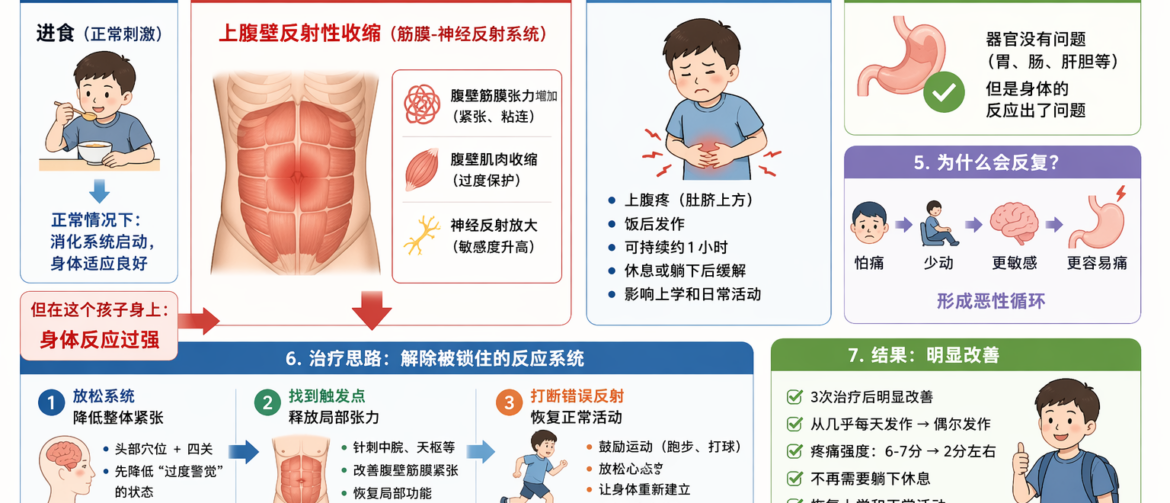
> View article《跟着黄博士学看病 16》腹痛不是胃的问题,而是身体“反应错了” 这个孩子的病,其实并不复杂,但非常典型。 他是一个十二岁的男孩,腹痛已经持续了三年。最近半年明显加重。最让家长头疼的是,这个痛不是偶尔发作,而是几乎每周都有五天以上发作,而且时间很固定,大多发生在早晨吃完饭以后。 疼的位置在上腹,也就是肚脐上方这一带。发作的时候,孩子会觉得肚子被“抓住”一样,有点紧、有点抽,有时能持续一个小时左右。这个时候,他只能躺下来休息,不然很难缓解。时间长了,甚至影响上学,常常缺课。 家长带他做了不少检查,血液、B超、胃镜、肠镜,基本都查过了,也看了专科医生,吃过一些药,但效果都不理想。最后医生让他服用抗焦虑药,也去看了心理医生,也无大用。最后带着一种“没办法了”的心态,来试试针灸。 这个病例,如果只从“胃”去理解,很容易走偏。 因为它有几个特点很突出:第一,检查基本正常;第二,症状有明确触发,吃完饭;第三,休息可以缓解;第四,发作是反复的、规律性的。 这些信息放在一起,其实已经在提示一件事,这不是一个单纯的消化系统问题,而是身体对刺激的反应出了问题。 在查体的时候,可以明显感觉到他上腹部腹壁是紧的,而且有压痛。这种紧,不是单纯肌肉劳损的那种,而是一种“随时准备反应”的状态。也就是说,吃完饭以后,本来是一个正常的生理过程,但他的身体会对这个过程反应过强,于是就出现了腹痛。 换句话说,问题不在肠胃本身,而在腹壁对进食这个刺激的“错误反应”。 治疗思路也就不再是“治胃”,而是要去改变这个反应。 第一次治疗,我并没有直接处理腹部,而是先从整体入手。选了一些头部穴位配合四关,目的不是“安神”那么简单,而是先把整个系统的紧张状态降下来。很多这样的孩子,身体其实是处在一个“过度警觉”的状态,先把这个底噪降下来,是第一步。 第二次治疗,再去看局部,就很清楚了。上腹部的紧张和压痛是存在的,这个时候在中脘、天枢这一带做处理,就有了明确的靶点。 第三次治疗,在局部基础上加了一些拔罐,让这个区域的张力进一步释放。 但如果只是做到这里,效果往往是不稳定的。这个病例真正的关键,还有一步,是让孩子重新“动起来”。 我反复跟他和家长讲,这个病不是越小心越好,而是要在不明显触发的前提下,逐步恢复正常活动。所以我鼓励他去跑步、去打球、去和小伙伴一起玩,而不是一直待在家里盯着自己的肚子。 这一点非常重要。因为很多类似的孩子,会慢慢进入一个循环,怕痛 就少动,身体更敏感,就更容易痛。只有把这个循环打断,让身体重新建立“动是安全的”,症状才会真正稳定下来。 三次治疗以后,变化就非常明显了。 从原来几乎每天发作,到一周只发作一次,而且疼痛程度从原来的六七分,降到两分左右。最关键的是,他不再需要躺下来休息,可以正常上学、活动,基本恢复到和其他孩子一样的生活状态。 针灸、拔罐这些治疗,本身只是一个切入点。它的作用,是把系统从紧张的状态里“松开”。但真正决定效果能不能稳定的,是后面这一段,身体怎么用,呼吸怎么调,活动怎么恢复。如果这一层没有跟上,再好的治疗,也很容易反复。 很多所谓“功能性腹痛”,并不是真正的器官问题,而是身体在长期反复刺激下,形成了一种过度保护的反应模式。 这种反应,并不局限在某一个脏器,而更多体现在腹壁的紧张、筋膜张力的改变,以及神经反射的放大。 时间一长,身体就会“记住”这种模式,一有刺激,比如进食,就自动进入紧张状态,于是疼痛反复出现。 所以在治疗上,我并不是单纯去“治腹痛”,而是试图把这个被锁住的反应系统一点点松开,让身体重新回到一个更自然的状态。 请预约看诊 网上预约
> View article






 中文微信:nzacupunctureclinic
中文微信:nzacupunctureclinic