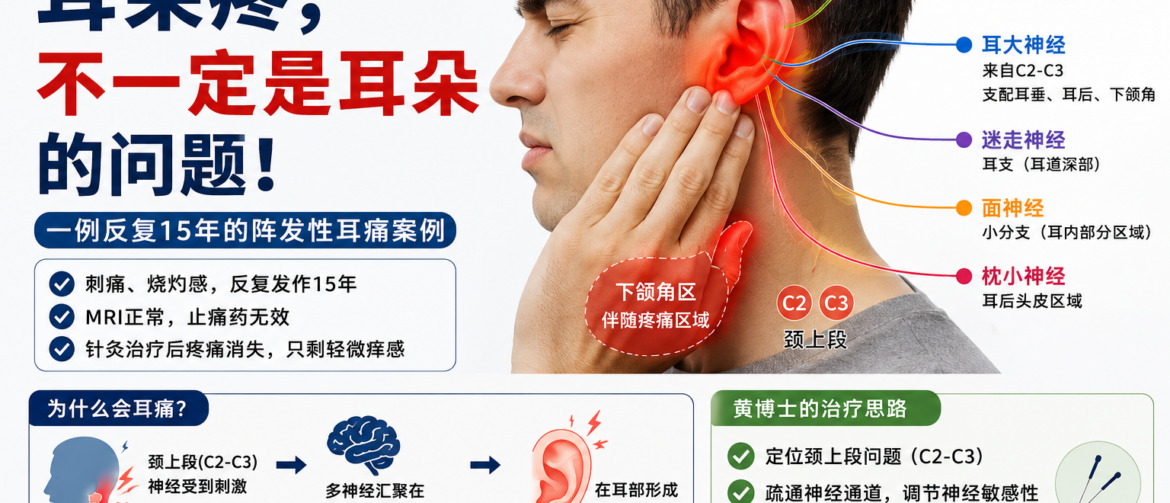
【跟着黄博士学看病 17】 耳朵疼,不一定是耳朵的问题——一例“颈源性耳痛”的思考 这个病人,是一个洋人男性。 他来找我时,最主要的问题,是左侧耳朵反复发作性的疼痛。 这个病已经有十五年了。最开始的时候,发作并不频繁,一年也就一两次。每次发作,大约持续一两个小时,然后慢慢自己缓解,所以他一直也没有太在意。但近两年,情况开始变化。 发作越来越频繁,有时一个月一次,有时两星期一次,最近甚至发展到一星期发作两次。每次发作的时候,他都非常痛苦。 他说那种疼,不是单纯的“胀痛”或者“酸痛”,而是一种刺痛、烧灼感、发热感,感觉像耳道深处在疼。疼的时候,还会牵扯到下颌角这一带,但不会明显放射到整个面部。 他因为这个问题,看过专科医生。专科最初怀疑是三叉神经痛,因此给他做了脑部MRI检查,但没有发现明确异常。后来主要是发作时吃止痛药控制。但问题是:药物并没有真正阻止它继续发作。 患者自己也越来越感觉到,这个病已经不是“偶尔忍一忍”的问题了,而是开始影响生活,所以在朋友推荐下,想尝试针灸治疗。 但这个病人有一个特点——他从来没做过针灸,非常害怕。治疗的时候,他甚至跟我说:“我闭上眼睛,你扎吧。”其实很多洋人病人第一次做针灸,都会有这种恐惧感。 检查的时候,我首先排除了耳朵本身的明显器质性问题。耳周、下颌角区域,没有明显感觉减退,也没有特殊皮肤改变。 但有一个地方,引起了我的注意。他左侧颈椎二、颈椎三区域压痛明显,和右侧有明显差别。而且压的时候,这种疼痛会向头部放射。虽然没有直接放射到耳道,但结合他的症状分布,我开始怀疑:这并不是真正“耳朵本身”的问题。 因为耳部,并不是单一神经支配。耳朵这个区域,其实是一个“多神经交汇区”。包括: 三叉神经耳颞支 耳大神经 迷走神经耳支 面神经部分分支 枕小神经 这些神经,在耳周都有感觉分布,而且彼此之间存在一定重叠。所以临床上,很多“耳痛”,并不一定真正来自耳朵本身。尤其像这种: MRI正常 耳部检查问题不明显 反复发作 疼痛位置比较深 又伴随下颌角区域牵涉痛 我更倾向于认为:这是一个颈上段感觉输入系统的问题。更具体一点说:是颈椎二、三相关区域,对耳大神经系统形成了刺激,最后在耳部形成了投射性疼痛。 因为耳大神经本身,就是来自C2、C3。它的分布区域,除了耳垂、耳后,还包括下颌角附近。而这个病人非常明确地存在下颌角区域的伴随症状,这一点,对定位非常重要。 很多时候,耳部疼痛本身很难定位到底是哪一支神经出了问题,因为耳道面积小,多个神经感觉之间又互相重叠,大脑有时并不能精准区分到底是哪一路输入异常。 所以:真正帮助定位的,反而是“伴随区域”。 比如:如果耳痛伴随后枕部放射痛,就要考虑枕小神经或枕大神经系统;如果伴随太阳穴区域疼痛,就可能偏向三叉神经耳颞支;而这个病例,下颌角区域症状比较突出,因此我更倾向于耳大神经相关系统。 第一次治疗以后,一个很有意思的变化出现了。 患者没有再出现明显耳痛。但他说:耳道里面有点“痒痒的”。这个变化,其实很值得注意。因为很多神经性疼痛,在神经兴奋度下降以后,会从“痛”转变为一种轻微的痒感、异样感。 换句话说:说明系统的异常放电,开始减弱了因此目前,我更倾向于把这个病例理解为:一种颈源性的耳部神经反射痛。 它未必是真正意义上的“耳大神经炎”,也未必是耳大神经本身已经发生了明确损伤,而更像是颈上段感觉输入系统长期敏感化以后,在耳部形成的一种投射性疼痛。 这个病例后面,我还会继续观察。 因为现在最重要的,并不是“今天疼不疼”,而是: 发作频率是否下降 发作强度是否降低 持续时间是否缩短 系统是否越来越稳定 这些,才真正决定这个病是不是在恢复。 这个病例对我最大的启发是: 很多时候,疼痛的位置,并不一定是问题真正开始的地方。耳痛,不一定是耳朵的问题。有时候,真正的问题,在更上游的感觉输入系统。
> View articleCategory: 肌肉与神经问题
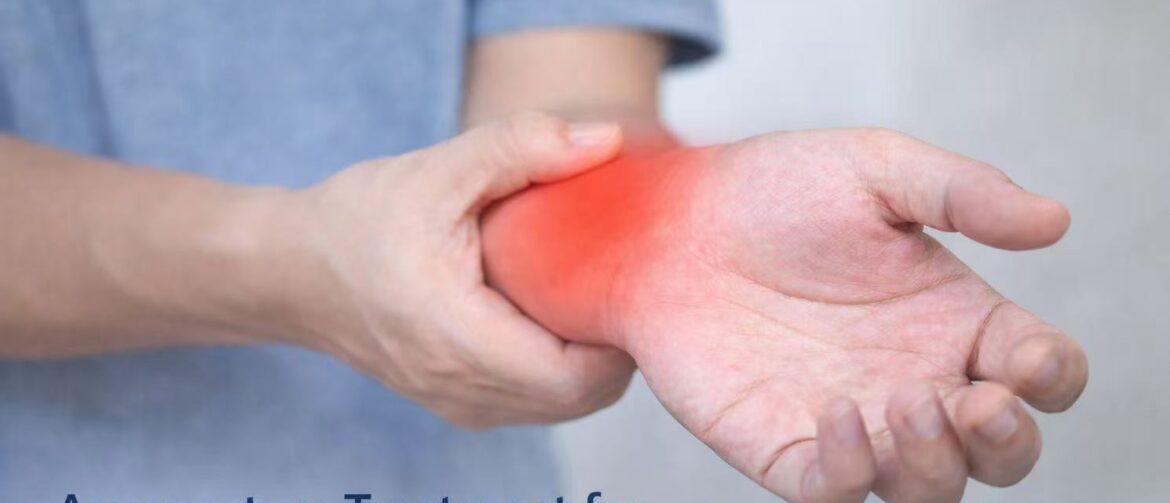
奥克兰手腕疼痛针灸治疗 手腕疼痛反复不愈?休息、理疗甚至检查后,还是没有明显改善? 在很多情况下,问题并不在手腕本身。 如果治疗只集中在局部,很容易忽略真正的原因,导致疼痛反复出现。 在黄博士中医诊所,我们采用不同的思路。我们不仅看手腕,更关注整个通路。 为什么手腕疼痛一直不好? 大多数手腕疼痛的治疗,通常集中在: 肌腱劳损 TFCC损伤 局部炎症 但在临床中,经常会发现: 手腕没有明显结构性损伤 活动范围基本正常 疼痛模式不符合典型局部损伤 👉 真正的问题往往是: 神经受刺激(尺神经 / 正中神经) 肩部或胸廓出口区域受压 上肢肌肉张力异常 如果这些问题没有被识别,仅做局部治疗,效果往往有限。 这些症状需要重新评估 如果你有以下表现,建议重新判断原因: 手腕疼痛但没有明确受伤 手向后撑时疼痛明显 小指一侧(尺侧)疼痛 手部有麻、刺、异样感 疼痛从肩膀延伸到手臂再到手腕 治疗数周甚至数月仍未改善 手腕疼痛真正代表什么? 很多慢性手腕疼痛,并不是关节问题。 👉 更常见的是神经通路的问题。 例如: 尺神经敏感 正中神经受影响 胸小肌区域受压 胸廓出口综合征 当神经在上游被压迫或刺激时,疼痛会表现为手腕问题,但真正原因在其他位置。 我们如何治疗手腕疼痛 在黄博士中医诊所,我们的治疗重点是: 找到真正的病因 解除深层肌肉紧张 改善神经通路功能 常用方法包括: 精准针灸 深层肌肉松解 走罐放松 功能性调整 👉 目标不仅是缓解疼痛,更是恢复功能,减少复发。 临床案例|不是手腕的问题 一位患者左侧手腕尺侧疼痛两个月,在手向后撑时加重。 检查发现: […]
> View article膝盖疼一直不好?你可能忽略了真正的原因 奥克兰针灸治疗膝痛 | PhD Win Acupuncture Clinic 膝盖疼是门诊中非常常见的问题。很多患者已经尝试过休息、吃药、理疗,甚至做了手术,但疼痛仍然反复,始终没有真正解决。 在很多情况下,问题并不完全在膝关节本身。 真正的原因,往往来自于肌肉、筋膜,甚至神经系统,而这些结构可能位于髋部、大腿,甚至更高的位置。 常见膝痛表现 如果你有以下情况,说明你的问题可能不仅仅是“关节问题”: 走路时间稍长就开始疼 上下楼明显加重 下蹲或跪下困难 膝盖无力、不稳 前侧、外侧或后侧出现锐痛 疼痛向大腿或小腿放射 为什么膝盖疼总是反复? 很多患者过度依赖影像检查(MRI / X光)。 但在临床中,我们经常看到: 影像有问题,但症状对不上 或者症状明显,但影像并不严重 常见原因包括: 髋部或腹股沟肌肉(如髂腰肌)影响膝关节受力 神经受到刺激或压迫,产生“假性关节痛” 手术后疼痛未解决真正来源 筋膜张力异常,导致运动模式改变 👉 所以,有些膝痛久治不愈,并不是治疗无效,而是方向错了。 我们的思路:先找到真正的问题 在我们诊所,我们不会只看影像。 我们更重视: 详细的体格检查 动作评估(站立、下蹲、行走) 关键压痛点的判断 必要时结合神经系统评估 👉 目标很简单:找到问题真正发生的地方,而不是只看哪里痛。 临床思考 膝盖只是“表现”,不一定是“问题本身”。 很多时候: 髋部肌肉紧张 → 改变膝关节受力 神经受压 → 表现为膝关节疼痛 筋膜限制 → 导致运动异常 👉 如果这一层没有看清楚,即使影像“有问题”,治疗也可能一直不理想。 […]
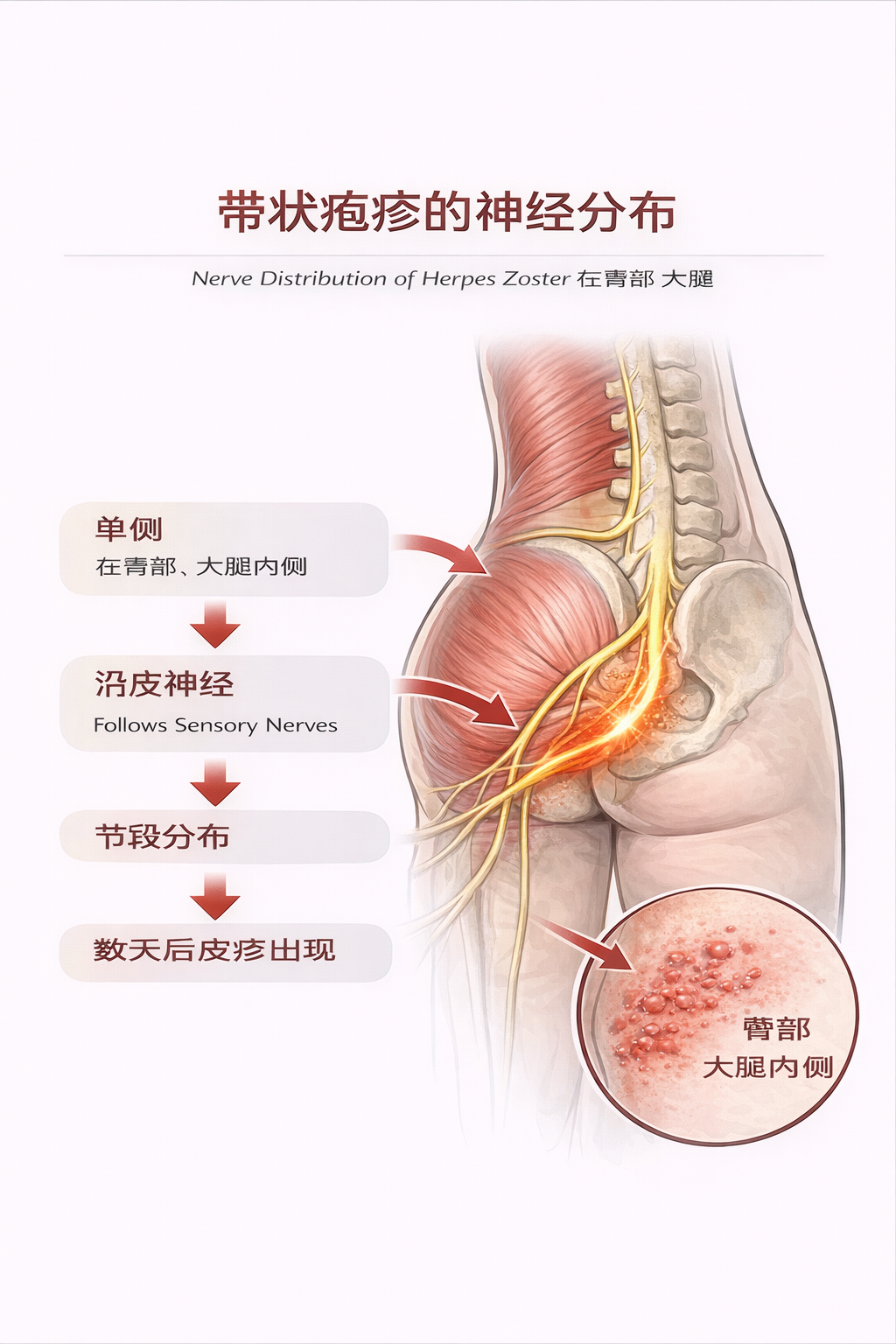
> View article【跟着黄博士学看病 8】有些剧烈疼痛,其实是带状疱疹在敲门 患者是一位五十五岁的女性,是我的老病人。她以前有过腰腿痛,也在我这里治疗过。 上周,她突然打电话给我,说右侧臀部疼得非常厉害,还牵涉到腹股沟和大腿。她说疼得都要哭了,止痛药也不管用,问我能不能来针灸治疗。 但那天我的门诊已经排满,只能给她约到下周一。 周一,她是在家人的搀扶下来到诊所。检查时,右侧臀部疼痛明显,同时向大腿外侧、腹股沟区放射,并且可以沿着大腿内侧往下传。我第一反应就是神经性疼痛。 但究竟是哪一条神经,当时其实并不清楚。是臀上皮神经,还是股神经,或者腹股沟附近的皮神经,这些都有可能。 当时我认为是腰骶神经受到刺激,引起的神经痛。 我按这个思路做了一次针灸治疗,她自己感觉稍微有一点缓解,但改善并不明显。 到了周三,她原本还有预约,但却没有来。后来才知道,她那天疼得实在受不了,只能去了急诊室。她说那时候已经痛到几乎不能走路,在床上稍微一动就疼,止痛药也控制不住,痛得她哭爹喊娘,头要撞墙。急诊给她拍了腰椎片,没有发现明显问题。最后在腰部做了一次封闭注射,疼痛大概减轻了一半。 到了周五,她又打电话预约,问我还能不能再来针灸。 我当时想,既然是神经性疼痛,先把症状压一压,总归是有帮助的,就让她过来了。她再次来诊时,我重新给她做检查,突然发现一个细节,她的右侧臀部出现了一片红色皮疹。 我问她:“你这里怎么这么多红疹?”她说可能是自己用热水袋热敷,不小心烫的。刚开始我也差点这么认为。但当我继续检查时,又发现她的大腿内侧也有一些类似的皮疹。 看到这里,我脑子里一下子反应过来了。我对她说:“这个可能不是烫伤,你很可能患上了带状疱疹。” 再把最初的病史放在一起看,单侧剧烈神经痛,从臀部到腹股沟,再到大腿内侧放射;再加上现在出现的皮疹,这个病例的轮廓一下子就清楚了。这是一个典型的带状疱疹神经痛。 带状疱疹是由水痘—带状疱疹病毒再次激活引起的。这个病毒平时潜伏在脊神经节里,一旦被激活,首先受到影响的其实是神经本身。所以在很多病例里,疼痛往往会先出现,而皮疹要过几天才会出来。 医学上把这一段时间叫做带状疱疹的前驱期。患者往往先出现明显的神经痛,比如刺痛、烧灼痛、刀割样痛,或者触碰就痛。这种疼痛通常是单侧的,并且沿着一条神经分布。一般来说,这个阶段持续一到三天就会出现皮疹,但有些患者会更长,四五天甚至一周。 而这个病例比较特别的地方就在这里。她从疼痛开始,到皮疹真正出现,中间间隔了十几天。在这段时间里只有疼痛,没有皮疹,所以不管是我第一次看诊,还是她去急诊检查,都很难马上想到带状疱疹。等到皮疹出来,整个诊断一下子就变得清楚了。 诊断明确以后,治疗方向也就很明确了。我建议她先去找家庭医生使用抗病毒药物,同时配合针灸治疗,帮助缓解神经疼痛,促进神经恢复。 如果遇到单侧、非常剧烈、沿神经分布的疼痛,而又找不到明确的结构性原因,即使当时没有皮疹,脑子里也要留一个可能——这很可能是带状疱疹的前驱期神经痛。
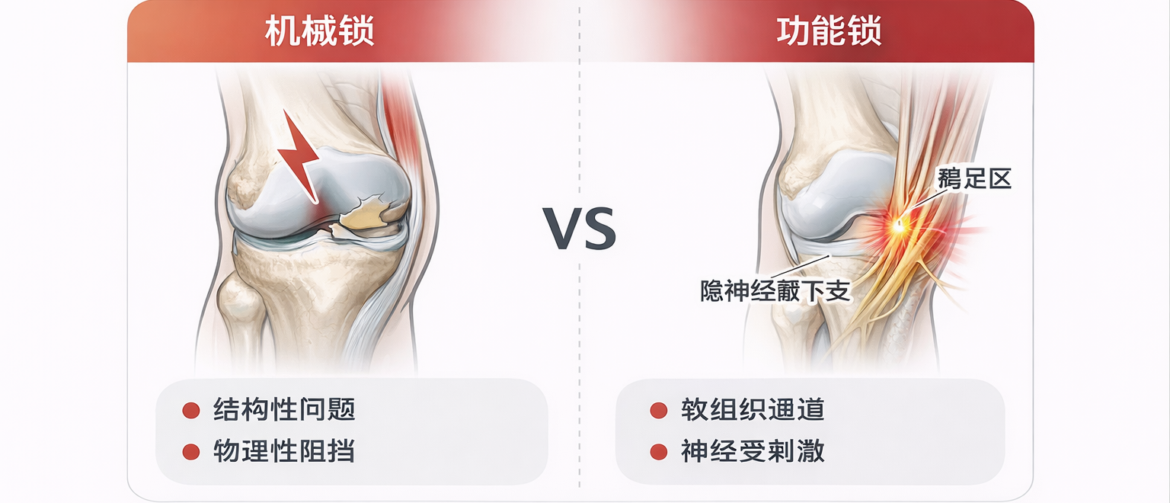
> View article【跟着黄博士学看病 7】 锁住膝关节的,不一定都是半月板 这个病例,是一个非常典型的“容易被标签带走”的膝痛。 患者是一位青年男性。三个月前蹲着干活,大概五到十分钟,起身的一瞬间左膝剧烈疼痛,当场膝关节伸不直,被迫保持屈曲位,他立刻去了急诊。 急诊拍片没有发现明显异常,医护人员帮他强行伸直膝关节后,疼痛仍然存在,但活动明显受限,不能打弯。家医给了消炎止痛药,白天稍微缓解,但夜间疼痛明显,怎么摆姿势都不舒服,翻来覆去睡不好。 两周后疼痛有所减轻,但问题没有真正解决。膝关节仍屈伸不利,走路时一瘸一拐,需要拄拐。家庭医生怀疑半月板损伤,已经预约骨科专科,在排队等待。 他母亲是我的老病人,就推荐他过来看看。 说实话,这样的病史,第一反应几乎都会想到半月板。蹲起后突发疼痛、短暂锁膝、屈伸受限,这些都太像了。但临床做久了以后,我慢慢形成一个习惯:越像教科书的病例,越要多留一步心。 查体时,左膝屈曲明显受限,屈到一定角度就疼,无法继续;右侧足跟可以轻松碰臀。再看伸直,仰卧位右膝完全贴床,左膝明显悬空,强行压直会诱发他熟悉的疼痛,从膝内侧穿向髌骨下方。 到这里,我仍然在找半月板的证据。 但接下来的触诊,让思路开始动了。常规关节线检查,内侧关节间隙压痛并不典型,半月板诱发试验也没有明确阳性。反而出现了一个非常突出的阳性点,胫骨内侧髁附近明显压痛,而且这种疼痛可以向髌骨下方放射。这个体征一出来,我心里就开始改方向了。 我顺着软组织层继续往下摸。结果发现几个很有意思的体征:缝匠肌压痛明显,半腱肌、半膜肌内侧压痛也很明显。这几条肌肉有一个共同点,止点都集中在同一个区域,也就是胫骨近端内侧,临床上常说的鹅爪足区。 思路到这里,其实已经开始下沉了。从“关节问题”,慢慢往“软组织通道层”走。 我又多做了一步检查,对比膝内侧皮肤感觉。结果很明确,左侧膝内侧明显敏感。再把几个线索放在一起:鹅爪足区压痛,并向髌下放射,加上局部感觉异常,脑子里一下子浮现出一个结构,隐神经髌下支。这个结构在书上不算陌生,但在临床上经常被忽略。它的位置就在鹅爪足区附近,一旦局部筋膜张力升高,很容易受到刺激,出现放射性刺痛。 回头再看最初的病史,其实就能串起来了。蹲起瞬间疼痛,不一定是半月板撕裂,也可能是鹅足区软组织突然牵拉,筋膜张力骤变,刺激隐神经通道。神经一旦被激惹,患者会出现锐痛和保护性屈曲,看起来像“锁膝”,但本质上是一种功能性卡锁,而不是机械卡锁。 思路一旦理顺,治疗方向反而变得简单。我没有再围绕膝关节内做文章,而是直接针对软组织通道松解。在鹅爪足区做点刺放血,配合局部拔罐,释放内侧筋膜张力。治疗后,患者疼痛从七八分降到三四分,走路明显轻松,当场可以不用拐杖。 这个病例最有价值的地方,不在技术,而在思路。如果顺着惯性走,这就是一个典型的“半月板待排”。找我针灸,也许只是暂时止痛,然后等MRI,再讨论手术。 但当我把视角从“结构标签”转向“神经通道”,很多看似疑难的东西就变得清晰了。而治疗后的即时反应,本身就是最直接的验证。 这个病例对针灸师也有一个很现实的意义,当我们能把“针灸不可为”的半月板标签,转化为“针灸可为”的软组织病变时,角色就从参与者变成了主导者。 这些年临床做下来,我越来越深的体会是,很多误判,其实不是因为不会,而是因为太像。像半月板的膝痛,像肩周炎的肩痛,像关节炎的慢性痛。一旦贴上“像”的标签,思路就容易固化。 有时候回头看,真正锁住关节的,未必是结构本身,而是我们自己的思路。 病人第二次治疗后,在我们Google商业上的留言。 YouTube 视频
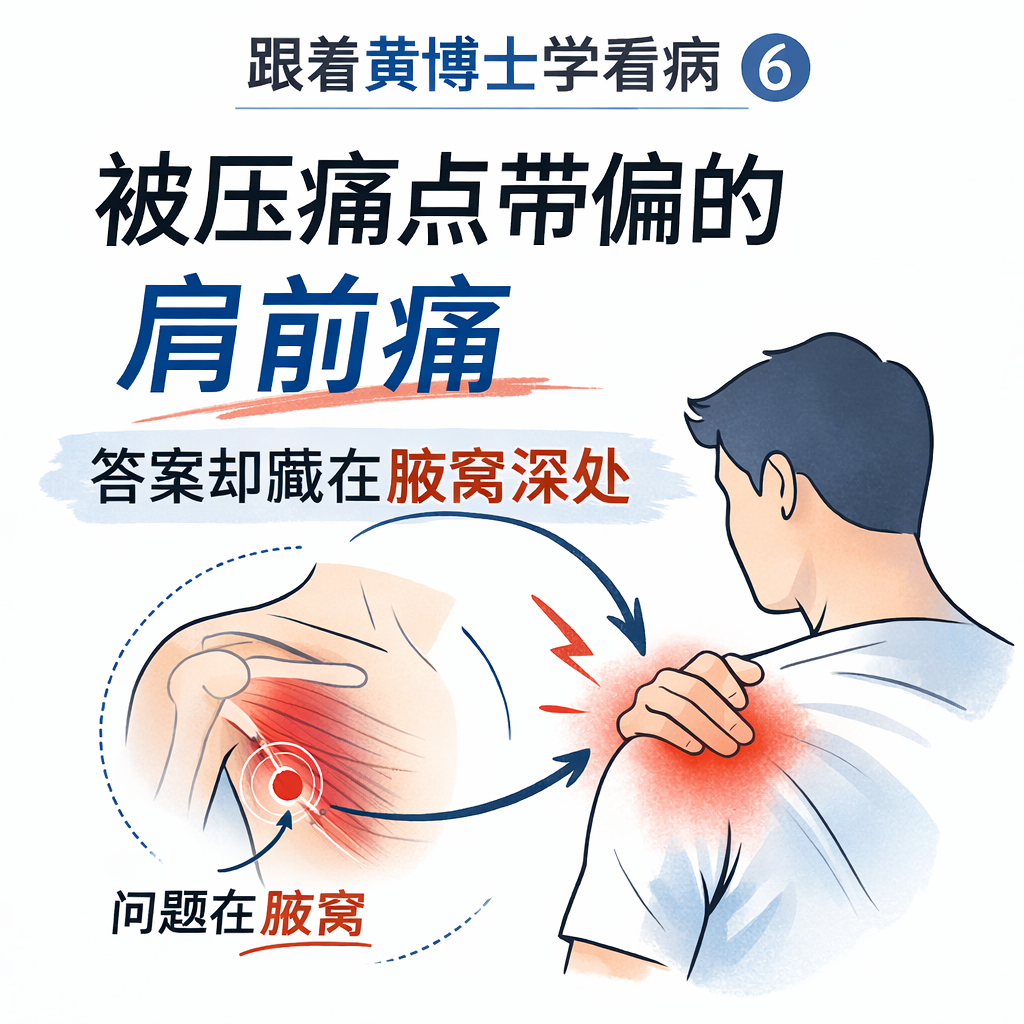
> View article【跟着黄博士学看病 6】被压痛点带偏的肩前痛,答案却藏在腋窝深处 患者是我的老病人,右肩前痛已经三个月,平时活动不怎么痛,一做特定动作就会被“点燃”,右肩疼痛剧烈,比如手往后伸、上举后再往下压;睡觉时头可以枕着左侧上肢,而右侧是不可能的任务。这个肩前痛也停止了身体锻炼,因此想中医治疗。 当查体时,患者肩前、肩后几乎没有压痛,肱二头肌沟也不痛,因此我当时并不怀疑肱二头肌长头腱炎、典型肩峰撞击或明显滑囊炎。我仔细询问,疼痛位置确切的是在肱骨上中三分之一交界附近,偏三角肌前缘,但这个位置也没压痛。继续检查,我发现一个非常“抓眼”的压痛点——大圆肌压痛明显,而其它肌肉、肌腱无阳性点。 于是当时我按大园肌损伤思路先处理大圆肌,针刺松解大圆肌。患者当时反馈“轻松很多”,甚至说“是不是就不用再来了”。如果到这里就结束,很多病例就会变成那种看似圆满,患者也满意,但我对治疗是不满意的。 我不满意的原因,是复查那一下。我让他做右前臂外旋仍然痛,平躺上举手仍然够不到床面。也就是说,症状缓解了一点,但功能没有真正回来。这种时候我心里会有一个判断,方向可能只对了一层,还没有碰到核心。 我重新检查患者,做一些开始没有做的检查。我让他把手放到后背,然后向外牵拉,结果前方肩部立刻诱发剧痛;再让他在同样位置做外推对抗,前肩剧痛、力量明显下降。这个组合一出来,我脑子里一下子亮了,原来他是肩胛下肌的问题。 为了确认,我做了一个很多人容易忽略、但我自己越来越依赖的检查——腋窝入路触诊。从腋窝内侧进入,贴着肩胛骨前面压向肩胛下肌。结果非常典型,剧烈压痛,疼痛向肩前放射,与他主诉高度一致。到这里,其实诊断已经坐实了。 随后我给他继续治疗,直接针对肩胛下肌进行腋窝入路松解与手指分离释放。开始患者很疼,但随着组织逐渐放松,耐受明显提高。处理结束后我立刻复查,平躺上举手能明显更接近床面,外旋疼痛大幅下降,上举后下压的疼痛也明显减轻。患者感觉肩痛好了七七八八了。这一刻患者开心,我也满意了。 这个病例有三个地方特别容易漏诊。第一,肩胛下肌症状常常不典型,表面压痛点不明显;第二,它的位置太深,不从腋窝路径进去,很难摸到真正病灶;第三,也是最关键的一点——代偿误导。大圆肌、背阔肌一旦紧张,很容易把医生的注意力“锁死”在代偿层,形成一个认知闭环,你摸到阳性点、处理后变轻松,于是你相信自己已经找到了答案。说实话,这个发现很容易把人带偏。因为大圆肌确实是临床上最容易制造“假性肩前痛”的结构之一。 这个病例给我的启示,但临床上最危险的,就是治疗“有点效果”。因为它最容易让你满足,让你停下,让你不再继续查。很多慢性肩痛就是这样被拖成“反复治疗、反复迁延”的。 真正拉开医者差距的,往往不是技术,而是思维的深度,以及你愿不愿意承认开始判断可能不完整,或者说是错误的。愿不愿意把自己从代偿层里退出来,再去找那个真正的核心。
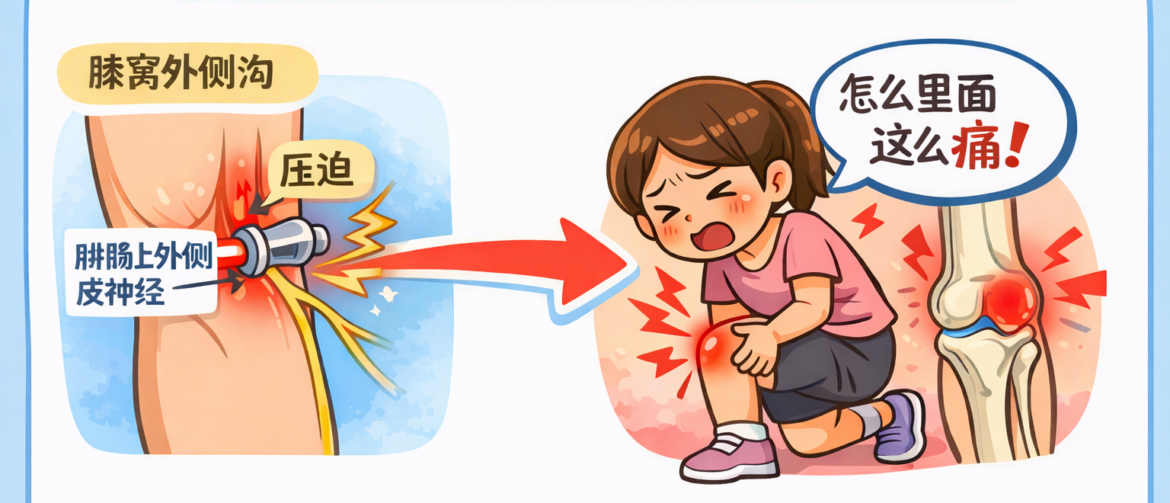
> View article【跟着黄博士学看病 5】骨性关节炎走不动路,问题却不在关节 这个患者是一位68岁的女性,由女儿陪同前来就诊。膝关节疼痛多年,近几个月右膝关节疼痛明显加重。 她形容这种疼痛不是一般的酸胀,而是一种“刺痛”,尤其负重、走路、站久以后明显加重,蹲不下去。走路都不敢走,需要扶着东西,严重时要拄拐。因为走路减少,活动变少,体重反而越来越增加,形成恶性循环。 双侧膝关节轻度肿胀,有变形迹象,活动时有疼痛;影像学也提示关节间隙变窄。面对这样一个膝关节痛患者,十个医生里有九个会直接落到一个诊断,老年性骨性关节炎。坦白说,我一开始也是这么判断的。 但真正让我停下来多想一步的,是患者的一句话。她说:“我这个痛,好像里面有一根绳子牵着。” 这句话听起来很朴素、简单,但非常有信息量。她进一步描述,这种牵拉感从大腿后下部延伸到小腿外上部,像一条深层的线在拉扯,好像从膝关节内穿过。开始让我从另一个方面考虑这个病例,感觉和骨关节炎不太一样了。 接下来的查体进一步改变了我的思路。首先,做被动活动检查,轻轻活动时,她并没有剧烈疼痛,这一点不太符合严重关节面磨损的表现。但膝关节屈曲明显受限,屈到一定程度就疼,左右差异明显,也解释了她为什么蹲不下去,是疼痛限制,而不是单纯僵硬。 随后我重点查右膝关节局部的压痛。膝前区并没有明显压痛,像血海、梁丘、犊鼻穴这一带都不明显,髌韧带也没有阳性体征。但当我按到膕窝外侧沟时,情况一下子变了。这个位置压痛非常明显,患者几乎无法耐受,而且这种压痛会向膝关节内部放射。这是一个非常关键的线索。左右对比后发现,左侧几乎没有这种压痛,差异非常明确。 到这里,我的注意力开始从“关节本身”转向“膕窝外侧沟这个结构区域”。 这个区域在解剖上很特殊,是多种结构交汇的地方,筋膜、肌腱、神经通道都在这里通过。我当时脑子里立刻闪过一个可能性,这里已经不仅是关节问题,而是有神经因素参与。 于是我进一步检查右侧小腿外侧感觉。结果很明确,右侧小腿外上方感觉明显敏感,与左侧差异明显。这个体征显示,腓肠上外侧皮神经受到了影响。也就是说,这不是单纯关节痛,而是一个伴随神经通道受累的结构问题。 从功能上看,如果膕窝外侧沟筋膜长期紧张,可能产生两个后果,一是局部筋膜张力升高,影响膕肌等深层结构的活动;二是对通过该区域的皮神经产生卡压,形成牵涉性刺痛。 这样一来,她的症状就解释得通了。为什么疼痛是“刺”的?为什么像一条线牵着?为什么静态活动不明显?为什么负重明显加重? 思路一旦清晰,治疗方向也就明确了。 我没有再单纯围绕老年性骨性关节炎处理,而是直接针对膕窝外侧沟筋膜通道进行松解。采用三棱针点刺放血,随后局部拔罐,重点处理筋膜张力集中的区域。 治疗后患者当场反馈刺痛明显减轻,活动度改善,走路明显轻松,不再需要扶墙,原本那种“刺痛”的感觉几乎消失。她自己也非常高兴,因为这种改变是她之前多种治疗中没有体验过的。 这个患者在外面长期按骨性关节炎治疗,其实并不奇怪。因为影像支持,年龄匹配,双侧膝关节肿胀、变形。如果我不再往下多问一句、多按一下、多做一步对比,很容易就被这种“合理诊断”困住。 当膕窝外侧沟筋膜紧张被解除后,神经刺激减少,功能立刻改善,这说明我们找到了症状的主要驱动因素,而不是被背景病变牵着走。 这个病例对我自己的启发也很直接。很多时候,我们习惯不断学习新的治疗方法,新的技术,新的流派。但慢慢会发现,与其不断叠加手段,不如反复打磨一种能力,就是临床思路。 因为只有诊断层级对了,方法才有方向;方向对了,往往最简单的处理,也能产生最直接的效果。 病人治疗四次后,在我们Google商业上的留言。
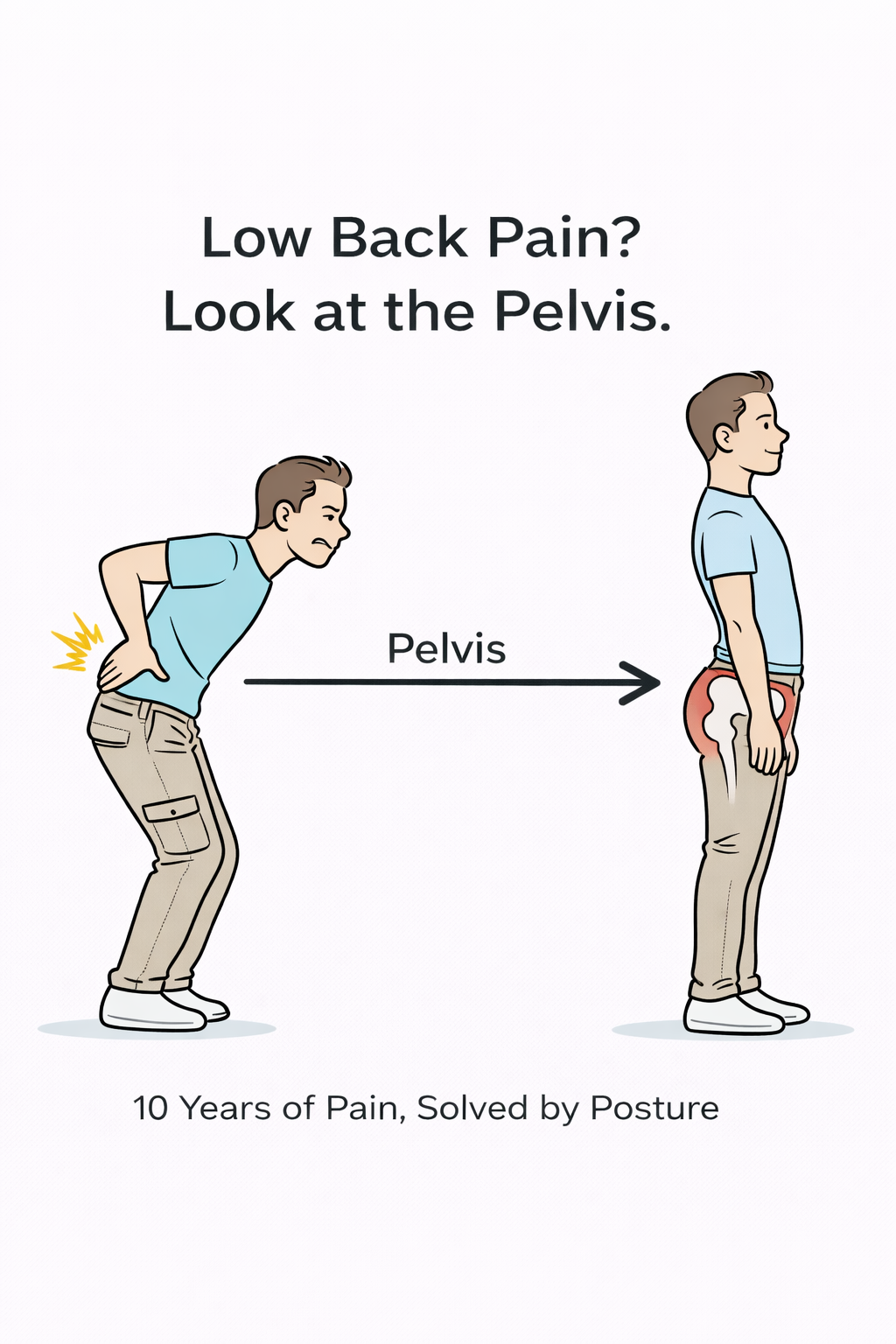
> View article【跟着黄博士学看病 4】十年顽固腰痛,答案不在痛点,而在体态 有些病,不是治不好,而是一直看错了方向。 这个病例,对我来说,是一次非常典型的临床思维修正过程。它让我从肌肉、筋膜、关节,一层层走过,最后停在一个最容易被忽略的地方——体态。 简单介绍一下这个患者,男性,四十多岁,慢性腰痛十余年。十余年里,他做过理疗、整脊、针灸、推拿,各种方法都试过,每次都能缓一点,但从来没有真正改变。疼痛几乎是全天候存在,性质偏钝痛,平时六、七分,严重时能到八分。最痛苦的是晨起僵硬明显,而且不能平躺睡觉。前屈活动明显受限,弯腰只能到膝下,很难够到脚。 这样的病人,在临床上并不少见。你一听就知道,是典型的“治过很多次,但一直没好”的慢性病那一类。 初诊时,我的第一判断其实很常规,问诊、查体,确定损伤部位,然后针对治疗。我检查了肌肉,没有典型压痛点;查神经,不像臀上皮神经痛;查关节,骶髂关节也不典型。既不像肌肉、也不像神经、关节又不突出,自然就落到一个很常见的结论——慢性腰背筋膜炎。我用浮针,针对性的治疗。第一次治疗后,患者反馈说有变化,还说“感觉你治对了”。这一步,其实是很多医生都会停住的地方,因为有反应,就容易自我确认。 但问题是,这种变化没有持续。第二次、第三次治疗,效果明显停滞。我开始反思,如果只是筋膜炎,不应该这么顽固。于是第四次来诊,重新查体,发现了他下腰时骶髂区域疼痛加重,并且骶髂区域压痛虽然不剧烈,但确实存在。思路于是我转向慢性骶髂关节炎,治疗重点也转移到骶髂关节,我给他局部放血、拔罐。治疗后仍然有改善,但始终达不到我预期的那种“明显松开”的感觉。 当一个慢性病,方向一改再改,却始终不落地的时候,你心里会隐隐有一个感觉——你可能还没找到真正的问题层级。 那段时间,我甚至短暂考虑过强直性脊柱炎。十年病史、晨僵明显、前屈严重受限,这些都在提示炎症性疾病的可能。我也建议他去查血、拍片排除。但有两个地方始终不太符合:一是疼痛模式不像典型炎症性节律,二是每次治疗后柔韧性还是能改善一些。这说明,结构仍然有可逆空间,更像力学问题,而不是免疫炎症。 真正的转折,出现在一次非常普通的第五次复诊。 那天他进诊室,脱掉上衣的一瞬间,我第一眼的感觉就是,这个肚子,怎么这么往前顶?这不是一个思考得来的结论,而是一个“体态直觉”。很多时候,临床突破不是来自复杂推理,而是来自重新看一眼病人。 我让他侧身站立,仔细观察体态,腹部明显前凸,臀部后翘,腰椎前凸弧度加深。随后我让他靠墙站立,发现一个非常典型的体征——腰部与墙之间的空隙明显偏大。再看他前屈,腰部弧度依然存在,柔韧性差,而且呈现明显代偿模式。 到这里,思路突然一下子闭环了,原来他真的是骨盆前倾啊。 如果一个人长期骨盆前倾,会发生什么?髂腰肌长期缩短,竖脊肌持续紧张,而臀肌,腘绳肌变弱,因此腰椎长期处于高负荷前凸状态,后侧筋膜链被持续牵拉。时间一长,所有的表现都会被统合成一个简单的主诉——腰痛。 这时候再回头看之前的治疗路径,其实非常有意思。筋膜炎的判断不算错,因为长期牵拉之下,筋膜一定会受累;骶髂关节的判断也没错,因为骨盆长期失衡,骶髂关节必然代偿。但这些都只是下游表现,是结果,而不是源头。我们一直在处理表层、处理中间层、处理代偿结构,却没有碰到真正的力学起点。 这类病例最大的陷阱就在这里,你做每一步都“有道理”,但始终没触到原点。 这个病例让我再次确认一件事,慢性疼痛很多时候不是一个单纯的病,而是一种长期姿态的结果。尤其是那种病史很长、治疗反复但不根治、晨僵明显、前屈受限的腰痛,一定要问自己一句话,这是不是一个结构型问题? 临床上,当你遇到十年以上的慢性腰痛,治疗反复但始终不根治,同时伴随晨僵、前屈困难、站立腹部前顶,这时一定要跳出局部思维,做三件事,看侧面体态,评估骨盆倾角,做一个简单的靠墙腰隙测试。很多时候,你会突然发现,真正的答案并不在痛点,而在姿态本身。 这个病例最终带给我的,不只是一个诊断上的修正,而是一个思维上的提醒,看病,不只是找疼痛的位置,而是看整个人的结构关系。有时候,真正的病因并不藏在深处,它一直就在你面前。
> View article面颊怕风,舌头“变大”:一个我差点忽略的体征 这个病例真正有意思的地方,不在于最后我想明白了什么,而在于——我曾经很长一段时间,把两个症状当成两回事。 而它们,其实来自同一个地方。 1|最初的主诉:面颊怕风怕冷,以及我的处理 她最早来找我,是因为左侧面部怕风、怕冷。 夏天在办公室,空调一开,她都要戴口罩。耳前、下颌角、面颊这片区域,总感觉凉、怕风,有时还会牵到太阳穴。这个问题已经三四年,近一两年明显加重,严重影响工作与社交。 我查体发现: 左侧耳前、下颌角、耳垂下方皮肤感觉敏感 按压 C2 横突,疼痛可放射到面颊 这在我看来非常典型:耳大神经受颈段影响。 当时我的治疗思路很明确: 天牖穴点刺放血 + 该区域拔罐,处理颈段神经通道张力。 几次治疗后,她面部怕风怕冷明显改善,不再需要戴口罩。 到这里,我认为这个病例已经“圆满”。 2|那个我没有重视的伴随症状:舌头“麻” 她当时还说了一句: “舌头也麻。” 但我没有把它当回事。 因为在我的认知里,这是两个系统: 面部感觉 —— 耳大神经(颈丛) 舌头问题 —— 三叉神经 / 舌咽神经 / 舌下神经(脑神经) 我在脑子里把它们分开了。 我的想法是:面部问题好了,舌头自然会好。 3|后来,主诉悄悄换了 随着面部症状好转,她开始反复提一件事: “舌头不对劲。” 她形容: 舌头发胀、发大 说话不灵活 咬字不清 有时发音会卡住,说不出来 我听她说话,其实听不出异常,但她自己非常难受。 4|关键查体:舌头本身是“正常的” 我仔细检查舌头: 无舌体萎缩 无偏斜 舌体运动灵活 感觉正常 味觉正常 但出现一个极关键体征: 按压 C2 / […]
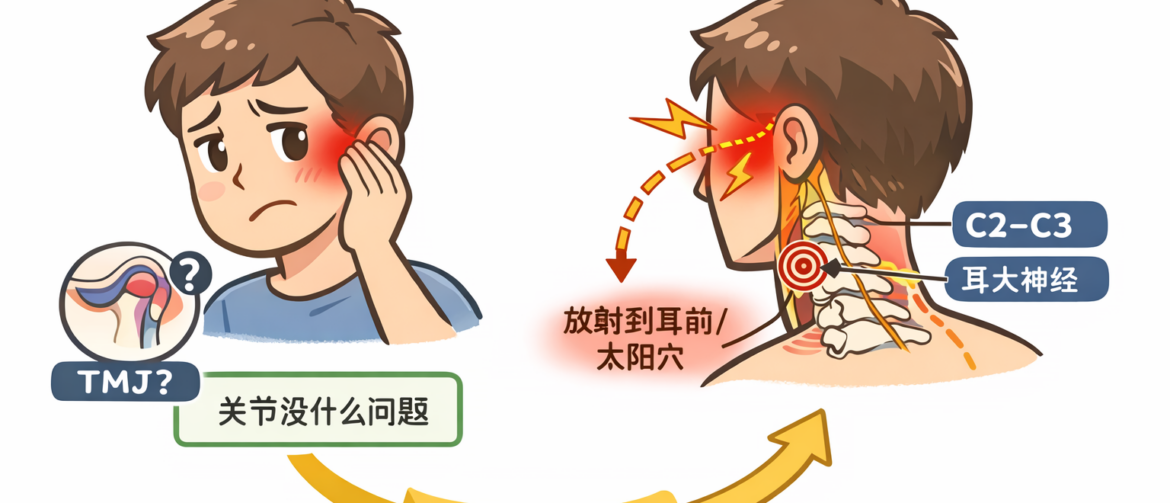
> View article下颌关节“不舒服”,真凶在颈椎:一次耳大神经牵连的反向诊断 这类病人最容易把医生带偏:他带着一个“诊断”来——颞下颌关节紊乱(TMJ)。但临床上,病人带来的诊断,八九成是不可靠的。医生真正要做的,不是跟着病人的结论走,而是回到体征与逻辑。 这一案的核心误区同样是那句话: 不适的位置 ≠ 病灶的位置。 1|病例背景:自认“TMJ紊乱”的多年耳前不适,近几个月变成“全天候” 患者自述“很多年了”,主要是不舒服(酸胀、说不清的别扭感),围绕在: 耳前区 下颌角 腮腺区 / 耳旁周围 早些年不严重,活动活动下颌、休息一下就好,所以没在意。但近几个月开始每天、时刻都在发生,他几乎不停地张大嘴、活动关节、捏揉耳前区来求缓解。 他来就诊的目的很明确:请你治疗TMJ紊乱。 2|第一反应:先看“像不像真正的TMJ问题”(结果不成立) 我先做最关键的几件事: 张口:左右平衡,无偏斜 无张口受限 无明显咬合异常主诉 耳前(关节区)按压:无明确压痛 如果是真正的关节错位、明显关节炎或关节囊问题,通常会出现更明确的关节体征(偏斜、卡顿、压痛、张口受限等)。但这个病人没有。 到这里我基本判断:他“自认为的TMJ紊乱”,与我看到的体征不匹配。 3|换一个方向:既然关节不像,那会不会是“神经在模仿关节”? 这种“耳前—下颌角—腮腺区”的不舒服,如果不符合TMJ典型体征,我会优先想到一个容易被忽略的参与者: 耳大神经(C2–C3)牵连/敏化。 于是我做了两个关键检查: 触觉对比:耳垂、下颌角、腮腺区皮肤感觉——右侧更敏感,双侧不一致 诱发点:按压颈椎 C2–C3 横突相关区域(耳大神经可能受刺激的上游)——压痛非常明显,且疼痛可放射到耳前、太阳穴 这一步出现了“诊断级现象”:我按压之后,他立刻说:下颌关节那种不舒服感没了。 4|关键转折:不是“关节被活动就好”,而是“神经牵连被解除就好” 病人原来以为:“张大嘴、活动关节会舒服一点” → 所以他认定是TMJ。 但现在出现更明确的证据:上游(C2–C3 / 耳大神经通路)一被处理,不适立刻消失。 这说明他的“舒服”,并不是关节结构问题被解决,而更像是: 颈源性张力改变 皮神经敏化被暂时关掉 局部牵拉感消失 也就是说:他感受到的是“像TMJ”的不适,但源头不在TMJ。 5|锁定对象:耳大神经相关敏化(颈源性牵连)更符合全套证据 此时证据链非常完整: TMJ典型体征不足(无偏斜、无压痛、无张口受限) 皮肤感觉右侧敏感(耳垂/下颌角/腮腺区) C2–C3相关点强压痛 + 放射到耳前/太阳穴 按压后症状立刻缓解(治疗性证据) 因此,我更倾向于:耳大神经牵连/敏化(上游颈段因素参与),而不是TMJ本身病变。 6|治疗性诊断:处理天牖穴 + […]
> View article


 中文微信:nzacupunctureclinic
中文微信:nzacupunctureclinic