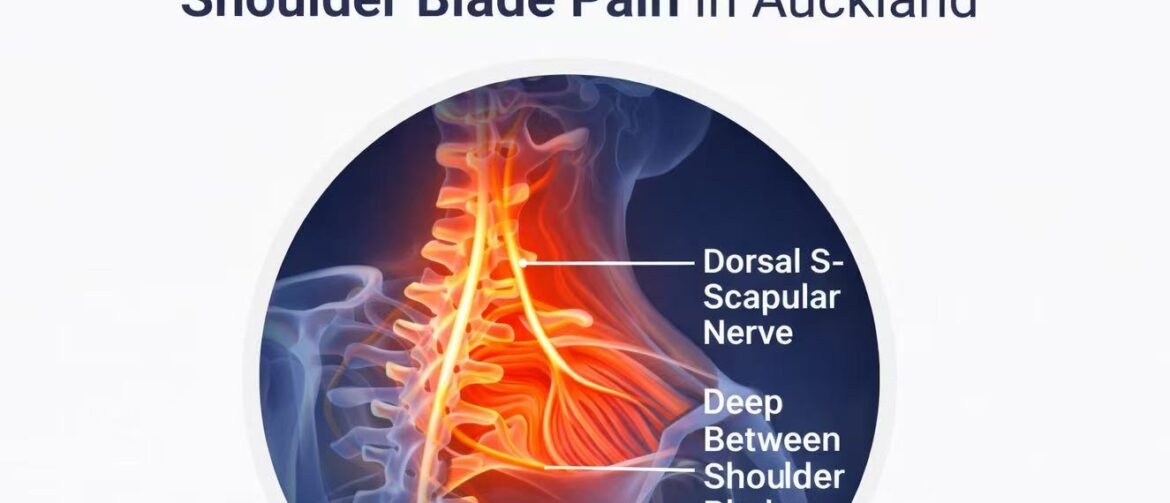
肩胛缝疼一直不好?问题可能不在肩膀本身 奥克兰针灸治疗肩胛缝痛 肩胛缝痛,是门诊中非常常见的一类问题。 很多人已经试过:按摩、理疗、止痛药,甚至打针——但疼痛还是反反复复。 👉 很多情况下,问题并不在肩膀本身。 为什么肩胛缝痛一直不好? 大多数治疗,只是在“痛的地方”处理。 但在临床中,我们更常见的是: 神经受刺激或卡压 上背部深层肌肉长期紧张 颈、肩、背之间的力学失衡 疼痛从肩胛缝向胸口或手臂放射 👉 痛的地方,往往不是问题的根源。 这也是为什么: 检查正常,但人很难受 治疗有用,但很快又复发 慢慢变成长期问题 常见表现 肩胛骨内侧(肩胛缝)疼痛 上背紧、脖子僵 疼痛牵扯到胸口或肋骨 手臂发麻、刺痛 刀割样、深层痛 坐久或活动时加重 我们的治疗思路 我们不是只“止痛”。 👉 更重要的是找到真正的原因。 包括: 体格检查 找到关键压痛点 判断神经与肌肉关系 治疗通常包括: 松解神经卡压 放松深层肌肉 针对性针灸治疗 👉 目标不是暂时缓解,而是实质改善。 真实案例 案例1|肩胛缝痛4年长期左侧颈部、肩胛缝剧烈疼痛。 做过理疗、打针、吃药,效果都不理想。 来之前疼到想哭。 👉 一次治疗后,30分钟内明显缓解。 案例2|肩胛缝痛放射到胸口+手麻左侧肩胛缝疼痛1年,伴胸口痛、手臂发麻。 👉 治疗后几分钟内明显改善。 患者反馈 ⭐“20多年的肩膀问题,一直没好,在这里治疗后明显改善。” ⭐“理疗没用,几次治疗后活动明显变好。” ⭐“影响睡眠的疼痛,现在基本消失。” 预约治疗 如果你的肩胛缝痛一直不好, […]
> View articleCategory: 中医和针灸
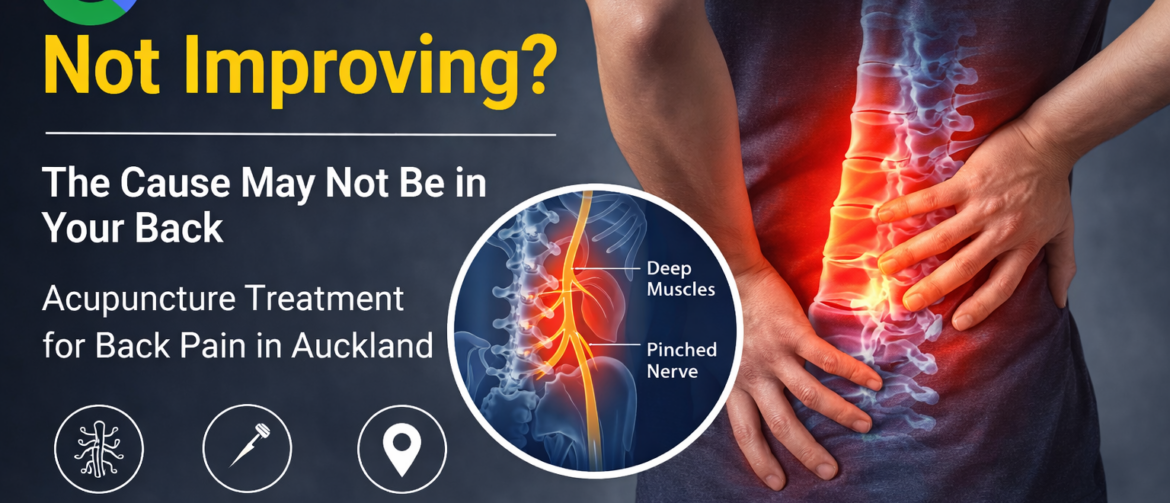
背部疼痛一直不好?问题可能不只是“背”本身 奥克兰背部疼痛针灸治疗 背部疼痛是我们门诊中非常常见的问题。 很多患者已经尝试过按摩、理疗,甚至长期依赖止痛药,但疼痛还是反复出现。 👉 在很多情况下,问题并不只是背部本身。 为什么背痛一直不好? 大多数治疗只关注“哪里痛”。 但在临床中,我们更常看到的是: 神经受到刺激或卡压 上背或中背深层肌肉长期紧张 颈部、肩部与背部协同失衡 疼痛在不同区域之间“串着走” 👉 疼痛的位置,往往不是真正的问题来源。 这也是为什么: 检查结果看起来“问题不大” 治疗后短暂缓解,但很快复发 症状逐渐发展为慢性疼痛 背痛常见表现 上背部或中背部疼痛 肩胛缝区域疼痛 疼痛向胸前或肋骨放射 麻、刺痛,甚至“过电感” 刀割样或锐痛 紧、僵、拉扯感明显 活动、呼吸或久坐后加重 我们治疗背痛的思路 在我们诊所,重点不是简单止痛。 👉 而是找到真正的原因。 我们会通过: 体格检查 压痛点定位 分析神经与肌肉之间的关系 针对问题进行: 神经卡压释放 深层肌肉松解 针灸精准干预 👉 目标不是暂时缓解,而是实质性改善。 背痛案例简要 病例1|背痛放射到胸口与手臂左侧颈部、肩背及胸前疼痛持续一年,并伴有手臂麻木。疼痛呈典型从上背向前胸放射的模式。 通过定位关键压痛点并处理神经卡压:👉 数分钟内症状明显缓解。 病例2|反复5年的肋间神经痛疼痛从后背放射至上腹部,反复发作多年。 明确为肋间神经问题后进行针对性治疗:👉 疼痛改善约95%。 背痛患者反馈 ⭐“我是通过朋友介绍来的,一直有严重的肩背痛,特别是肩胛缝位置,有时还会有麻、过电一样的感觉,甚至会串到胸口。 两次治疗后,背痛基本消失,之后几次完全恢复,还能正常运动。整个人感觉比以前轻松很多。 如果你有背痛或者类似神经痛,非常推荐。” ⭐“我有超过10年的背部旧伤,以前也尝试过很多治疗,但效果都不持久。 之前背部一直很紧、很僵,有时候是那种深层的酸痛和拉扯感。 第一次治疗后活动就明显改善,几次后睡眠和伸展都好了很多,比这些年状态都好。 […]
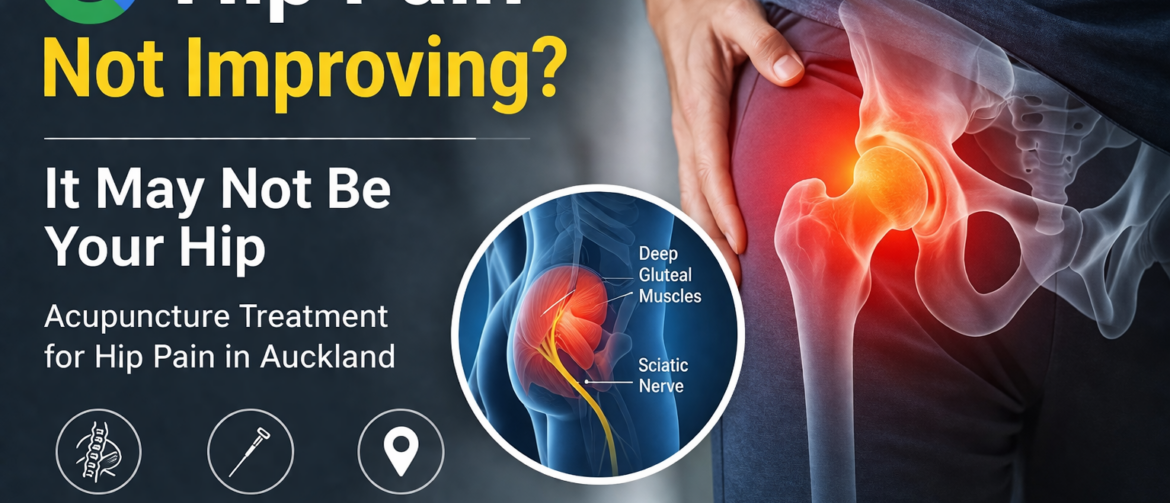
> View article髋部疼痛一直不好?问题可能不在髋关节本身,而是神经性髋部疼。 奥克兰髋部疼痛针灸治疗 髋部疼痛是很多人反复困扰的问题。 不少患者已经尝试过按摩、理疗、甚至做过检查,但疼痛依然存在,甚至反复发作。 👉 很多时候,问题并不在“髋关节本身”。 为什么髋部疼痛一直不好? 在临床中,我们发现很多髋痛,并不是单一结构的问题,而是一个“整体使用失衡”的结果。 常见原因包括: 深层臀部肌肉紧张(隐藏较深,容易被忽略) 神经受到压迫或刺激,出现放射痛 髋部与腰部协同功能下降 长期代偿导致肌肉张力不平衡 👉 疼痛的位置,不一定就是问题的来源。 这也是为什么:很多检查结果“问题不大”,但症状却反复存在、难以恢复。 髋关节疼常见表现 髋部、臀部或腹股沟疼痛 疼痛向大腿、膝盖甚至小腿放射 走路、转身、抬腿困难 久站或活动后加重 感觉无力或不稳定 我们的治疗髋关节疼的思路 在我们诊所,治疗的重点不是“哪里痛治哪里”。 👉 而是找到真正原因,再进行针对性治疗。 治疗会结合: 体格检查 动作评估 肌肉与神经关系分析 针对问题进行: 深层肌肉松解 神经通道减压 针灸精准干预 👉 目标是从根本上改善,而不是暂时缓解。 髋关节痛案例简要 病例1|长期髋痛伴随腿部放射持续近两年,走路、抬腿困难。经过针对性治疗后,疼痛明显减轻,活动明显改善。 👉 问题不在关节,而在深层肌肉与神经。 病例2|髋部疼痛检查不明确,被建议手术影像结果不清晰,但症状严重影响生活。两次治疗后,疼痛消失,恢复正常行走。 👉 检查未能反映真实问题。 患者反馈 ⭐ “治疗几次后,疼痛和活动明显改善,效果很好。” ⭐ “尝试过很多方法都没有效果,这里治疗后问题解决了。” ⭐ “医生很快找到真正原因,这是之前没人解释过的。” 为什么选择我们治疗髋关节痛 重视精准判断,而不是经验猜测 专注肌肉与神经问题 丰富慢性疼痛处理经验 奥克兰本地患者长期信任 […]
> View article膝盖疼一直不好?你可能忽略了真正的原因 奥克兰针灸治疗膝痛 | PhD Win Acupuncture Clinic 膝盖疼是门诊中非常常见的问题。很多患者已经尝试过休息、吃药、理疗,甚至做了手术,但疼痛仍然反复,始终没有真正解决。 在很多情况下,问题并不完全在膝关节本身。 真正的原因,往往来自于肌肉、筋膜,甚至神经系统,而这些结构可能位于髋部、大腿,甚至更高的位置。 常见膝痛表现 如果你有以下情况,说明你的问题可能不仅仅是“关节问题”: 走路时间稍长就开始疼 上下楼明显加重 下蹲或跪下困难 膝盖无力、不稳 前侧、外侧或后侧出现锐痛 疼痛向大腿或小腿放射 为什么膝盖疼总是反复? 很多患者过度依赖影像检查(MRI / X光)。 但在临床中,我们经常看到: 影像有问题,但症状对不上 或者症状明显,但影像并不严重 常见原因包括: 髋部或腹股沟肌肉(如髂腰肌)影响膝关节受力 神经受到刺激或压迫,产生“假性关节痛” 手术后疼痛未解决真正来源 筋膜张力异常,导致运动模式改变 👉 所以,有些膝痛久治不愈,并不是治疗无效,而是方向错了。 我们的思路:先找到真正的问题 在我们诊所,我们不会只看影像。 我们更重视: 详细的体格检查 动作评估(站立、下蹲、行走) 关键压痛点的判断 必要时结合神经系统评估 👉 目标很简单:找到问题真正发生的地方,而不是只看哪里痛。 临床思考 膝盖只是“表现”,不一定是“问题本身”。 很多时候: 髋部肌肉紧张 → 改变膝关节受力 神经受压 → 表现为膝关节疼痛 筋膜限制 → 导致运动异常 👉 如果这一层没有看清楚,即使影像“有问题”,治疗也可能一直不理想。 […]
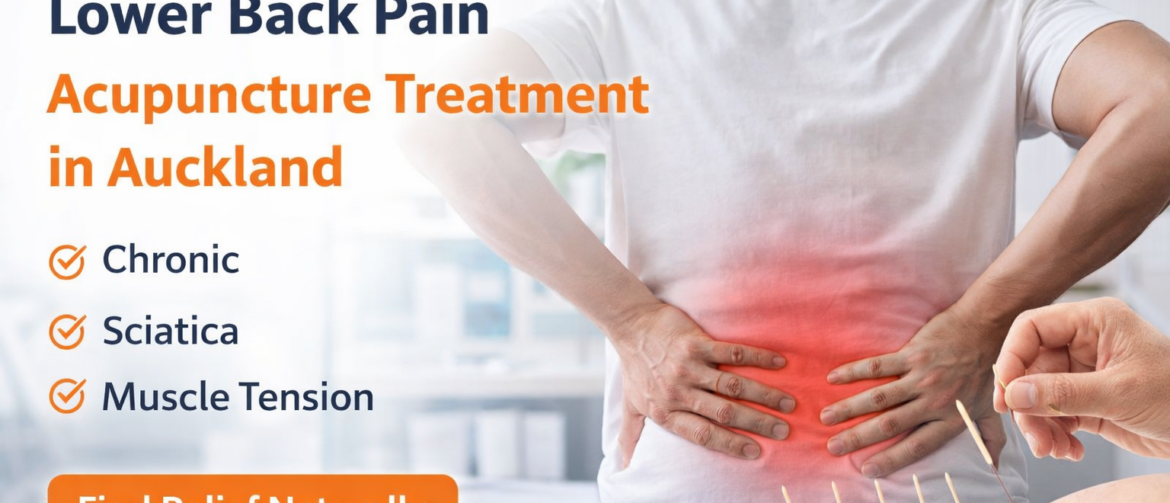
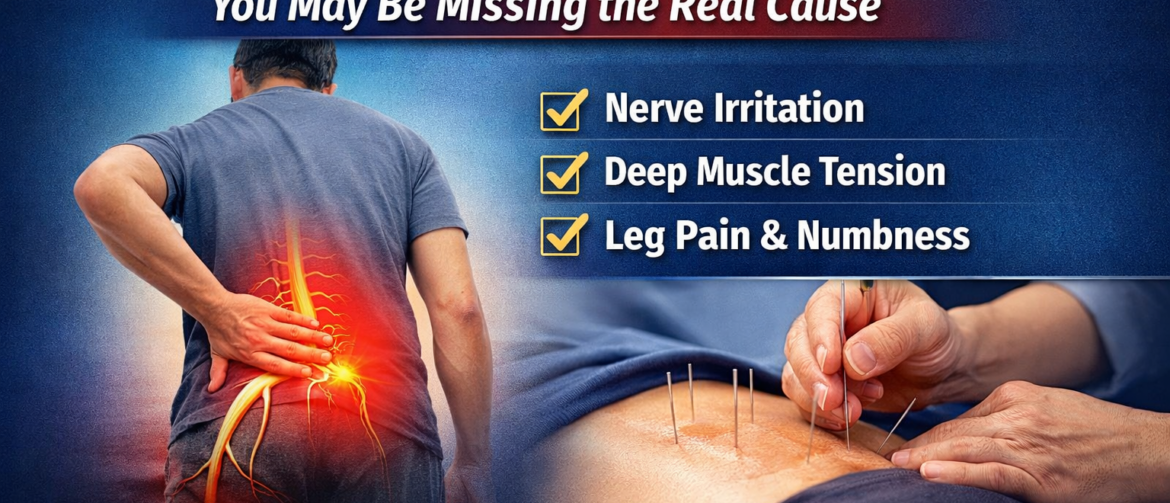
> View article腰痛总是反复?问题可能没有被真正找到 奥克兰腰痛针灸治疗 如果你的腰痛一直没有改善,或者反复发作,很可能真正的原因并没有被找到。 很多人长期受到腰痛困扰,情况时好时坏,反复出现,但始终没有得到稳定改善。有些患者做过检查,被告知是椎间盘、脊椎或小关节的问题,但实际恢复情况并不理想,症状依然容易反复。 在临床中,腰痛并不只是单一结构的问题。很多情况下,它与以下因素有关: 神经刺激或神经卡压 深层肌肉紧张 身体姿势 功能状态失衡 在我们诊所,我们更关注的是:👉 找到真正的原因,而不是只做表面止痛。 如果你有这些情况,需要重新评估: 下背部持续疼痛或反复发作 弯腰、起身时刺痛 久坐或久站后不适加重 疼痛向臀部或大腿扩散 感觉腰部无力或不稳定 活动后短暂缓解,但很快又复发 👉 这些情况,往往提示问题不只是“腰部肌肉劳损”。 ⚠️ 需要特别注意的情况 如果出现以下症状: 会阴区麻木 小便控制异常或失禁 👉 建议尽快就医评估,以排除严重神经压迫问题。 问题可能不只是腰肌劳损或椎间盘突出 很多腰痛,在临床中并不是单一结构的问题,更常见的是多种因素共同参与,例如: 腰部深层肌肉(如多裂肌、竖脊肌) 臀部肌群及骨盆稳定结构 神经通道受到刺激或卡压 下背部整体张力系统 当这些结构长期处于紧张或功能失衡状态时,往往会出现: 腰部疼痛时好时坏 活动受限或不敢用力 每年反复发作几次 恢复不彻底,容易留下持续不适 👉 这也是为什么很多人会感觉“好一点,又犯了”,逐渐形成一种反复性的慢性腰痛状态。 为什么很多腰痛一直不好? 在临床中,很多腰痛之所以反复,往往不是因为治疗不够,而是方向不够准确。 常见的情况是,治疗主要关注: 疼痛本身 影像检查结果 但实际中,很多患者的问题更多涉及: 局部关节与结构的功能状态 深层肌肉的控制能力 神经通道的敏感或受刺激 整体肌肉张力的分布 当这些因素没有被真正处理时,即使疼痛暂时减轻,也很容易再次出现。 👉 这也是为什么很多人会感觉“好了一点,但很快又复发”。 👉 从临床角度来看,只有在评估清楚问题来源后进行针对性处理,症状才更有可能稳定下来。 […]
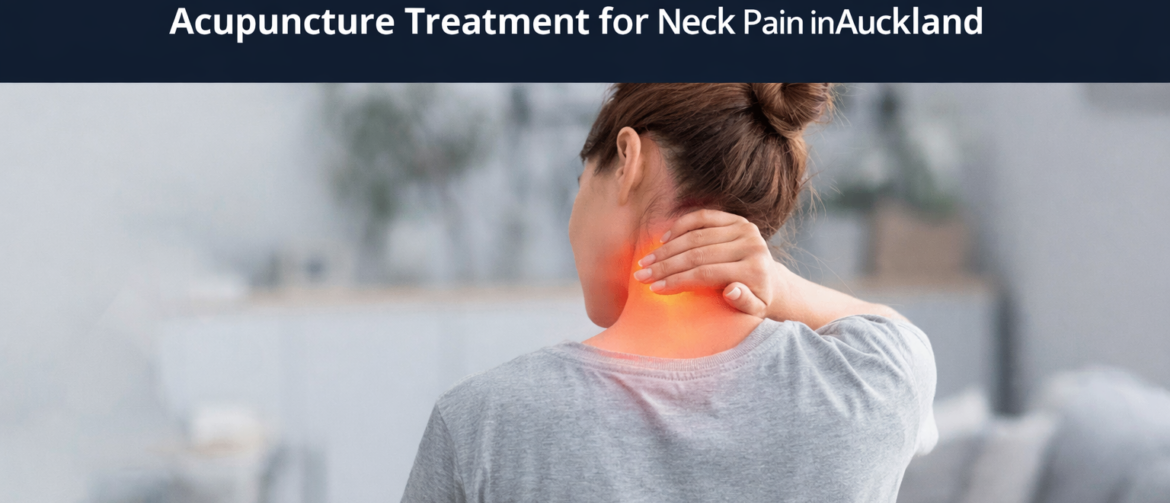
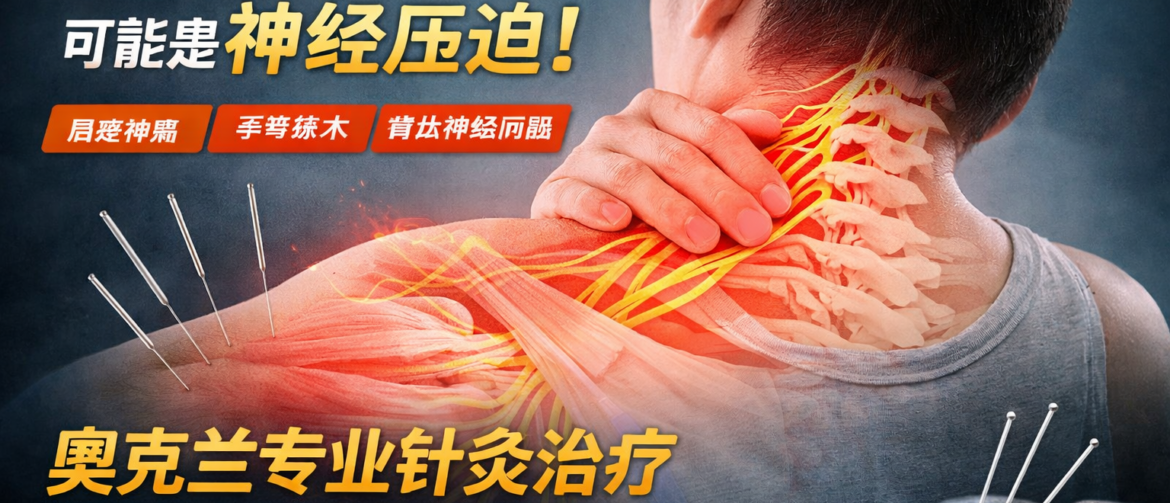
> View article颈部疼痛反反复复?你可能忽略了真正的原因 奥克兰颈部疼痛针灸治疗 如果你的颈部疼痛一直没有改善,或者反复发作,很可能真正的原因并没有被找到。 很多患者来我们诊所之前,已经尝试过理疗、止痛药,甚至注射治疗,但症状仍然反复。 在临床中,颈部疼痛并不只是关节问题,也不只是简单的肌肉劳损。很多情况下,它和神经刺激、深层肌肉紧张以及功能失衡有关。 在我们诊所,我们更关注的是:👉 找到真正的原因,而不是只做表面止痛。 如果你有这些情况,需要重新评估: 颈部僵硬、紧绷 转头时疼痛 疼痛放射到肩膀或手臂 头痛或头部压迫感 手臂麻木或刺痛 症状反反复复 👉 这些往往提示是神经相关的颈部问题,而不只是普通的肌肉劳损。 问题可能不只是颈椎 很多颈部疼痛,其实和以下结构有关: 斜角肌 上斜方肌 颈部神经通道 颈背整体张力 当这些部位紧张或功能受限时,就会刺激神经,导致: 颈部疼痛 肩部疼痛 手臂放射痛 头痛 👉 这也是为什么很多治疗只能短期缓解。 临床案例 案例一|颈肩痛持续4年 有一位患者,左侧颈部和肩部的疼痛已经持续了四年。 她之前看过专科医生,也做过注射治疗,接受过理疗,还长期服用止痛药。但这些方法只能带来短暂缓解,症状始终反反复复。 来就诊的时候,她的疼痛已经比较严重,整个人非常紧张,甚至一度情绪接近崩溃。她自己也觉得,可能这个问题很难再改善了。 在评估过程中,我发现问题并不在肩关节本身,而是在颈部深层肌肉和神经通道上。某些位置一按,就可以诱发她非常熟悉的那种疼痛,而且和她平时发作的位置完全一致。 在做了针对性的处理之后,她当场就感觉明显轻松下来,整个人状态也放松了很多,甚至露出了笑容。 👉 这个病例很典型,说明很多慢性颈肩痛,并不只是关节或结构问题,而是神经和肌肉之间的互动失衡。 案例二|长期颈痛伴活动受限 另外一位患者,是长期颈部问题已经困扰了他很多年。 他不仅有颈部疼痛,还伴随着明显的活动受限。左右转头困难,抬头和低头都不舒服。同时,他还经常出现头痛,睡眠质量也不好,上背和肩部始终处于一种很紧绷的状态。 这些问题已经开始影响他的日常生活,他自己也尝试过一些治疗方法,但改善并不稳定。 在评估时可以发现,他的问题并不是单一结构导致的,而是颈部肌肉张力、神经通道以及整体功能状态共同作用的结果。 在调整治疗思路后,经过几次系统性的治疗,他的颈部活动逐渐改善,疼痛明显减轻,睡眠也有所提升。最明显的变化,是他对身体的控制感开始恢复,不再像之前那样一动就紧张。 👉 这类慢性颈痛,在临床中非常常见,往往不是单一原因,而是多个因素叠加的结果。 患者反馈 “颈部和肩部疼痛困扰我很久,在这里治疗后明显缓解,身体轻松了很多。” “多年颈痛、背痛和头痛,在持续治疗后整体改善,感觉状态完全不一样。” “颈部受伤后疼痛严重,影响工作,现在疼痛明显下降,活动也恢复了。” 很多治疗只关注: 关节 影像检查 但如果真正问题在: […]
> View article坐骨神经痛反反复复?你可能忽略了真正的原因 奥克兰坐骨神经痛针灸治疗 如果你的坐骨神经痛一直没有改善,或者反复发作,很可能真正的原因并没有被找到。 很多患者来我们诊所之前,已经尝试过休息、理疗、甚至服用止痛药,但症状还是反复出现。 在临床中,坐骨神经痛并不只是椎间盘问题,也不只是简单的神经压迫。 很多情况下,它和神经刺激、深层肌肉紧张以及功能失衡有关。 在我们诊所,我们更关注的是:👉 找到真正的原因,而不是只做表面止痛。 如果你有这些情况,需要重新评估: 臀部、大腿后侧疼痛 疼痛向下放射到小腿 久坐后明显加重 行走时有牵拉感或紧绷感 下肢麻木或刺痛 症状反反复复 👉 这些往往提示是神经相关的坐骨神经痛,而不只是普通的腰部劳损。 问题可能不只是腰椎 很多坐骨神经痛,其实和以下结构有关: 梨状肌 臀部深层肌群 神经通道受限 骨盆及下背部张力 当这些部位紧张或功能受限时,就会刺激神经,导致: 臀部疼痛 腿部疼痛 麻木或刺痛 活动受限 👉 这也是为什么很多治疗只能短期缓解。 临床案例 案例一|坐骨神经痛超过6年 一位患者,臀部和大腿后侧疼痛反复超过6年。 久坐后疼痛明显加重,并且经常向下放射到腿部。 之前的判断主要集中在腰椎椎间盘,但症状并不完全符合单一神经根受压的表现。 在检查中,通过按压臀部深层肌肉可以再现他的典型疼痛。 经过针对性的针灸和肌肉松解后,症状明显改善,并逐渐稳定。 👉 这提示问题不仅来自脊柱,还与神经和肌肉之间的关系密切相关。 案例二|长期腿痛,效果反复 另一位患者长期存在腿部疼痛,并伴有间歇性麻木。 尝试过多种治疗方式,但效果不稳定。 评估发现,神经通道受到周围肌肉张力和功能失衡的影响。 调整治疗方向后,疼痛频率明显下降,日常活动能力改善。 👉 说明坐骨神经痛往往是多因素问题,而不仅仅是影像学上的结构改变。 患者反馈 “长期腰腿痛反反复复,在这里治疗后明显稳定了。” “试过很多方法,这是第一次感觉真正改善。” “腿痛和麻木减轻了,活动也轻松多了。” 为什么很多坐骨神经痛一直不好? 很多治疗只关注: 腰椎 […]
> View article肩膀疼一直不好?你可能忽略了真正的原因 | 奥克兰针灸治疗|肩颈疼痛 如果你的肩膀疼反反复复,一直好不了,你很可能没有找到真正的原因。 很多患者来找我之前,已经尝试过休息、按摩、理疗,但疼痛总是缓解一下又回来。 在临床中,这一类肩膀疼,往往不仅仅是“炎症”或“拉伤”这么简单。 很多时候,它和神经刺激、深层肌肉紧张有关,尤其是颈部和肩部区域。 如果你有以下情况,要考虑这一类问题: 抬手时肩膀疼 颈部紧,肩膀发紧 疼痛从颈部延伸到肩膀或手臂 手臂或手有麻木、刺痛 肩膀疼反复发作,一直不好 问题可能不在肩膀,而在更深层结构 很多肩膀疼,其实与以下结构有关: 颈部斜角肌 臂丛神经 颈背部肌肉张力 当这些部位紧张或受压时,会引起: 肩膀疼 手臂疼或麻 无力或活动受限 这也是为什么很多治疗只能短期缓解。 临床案例 案例1:肩痛3–4年 患者左侧肩痛多年,抬手受限,疼痛明显。长期依赖止痛药和按摩,但反复发作。 检查发现,疼痛与颈部相关,在体查中可以被诱发。提示为斜角肌相关的神经刺激。 经过针对性治疗后,疼痛明显缓解。 👉 这类问题,往往不是单纯肩关节问题,而是神经与肌肉的综合影响。 案例2:颈肩臂痛2年以上 患者长期颈痛、肩痛,并伴有手臂疼痛。曾做MRI,甚至考虑手术。 但症状分布并不符合单一神经根问题。 评估后认为与颈部深层肌肉相关的神经问题有关。治疗后明显改善。 👉 这类疼痛,常常被误判。 患者反馈 “我多年颈、肩、背和偏头痛,治疗后明显好转,人也更有力气了。” “肩膀问题20多年,试过很多方法,这次终于有明显改善。” “颈部受伤后疼得不能工作,现在可以正常活动了。” 我们如何治疗肩颈疼痛 治疗不仅仅是止痛,而是找到原因: 针灸 深层肌肉松解 功能调整 目标是恢复正常结构和运动,而不是暂时缓解。 📍诊所位置 我们位于奥克兰,交通方便,停车便利。为奥克兰各区及新西兰各地患者提供肩颈及相关疼痛治疗。 预约治疗 如果你的肩膀疼反复发作,一直不好,可能需要换一种思路。 👉 立即点击下面链接网上预约👉 https://drwin.co.nz/online-booking/ 临床思考|为什么很多肩痛一直不好? […]
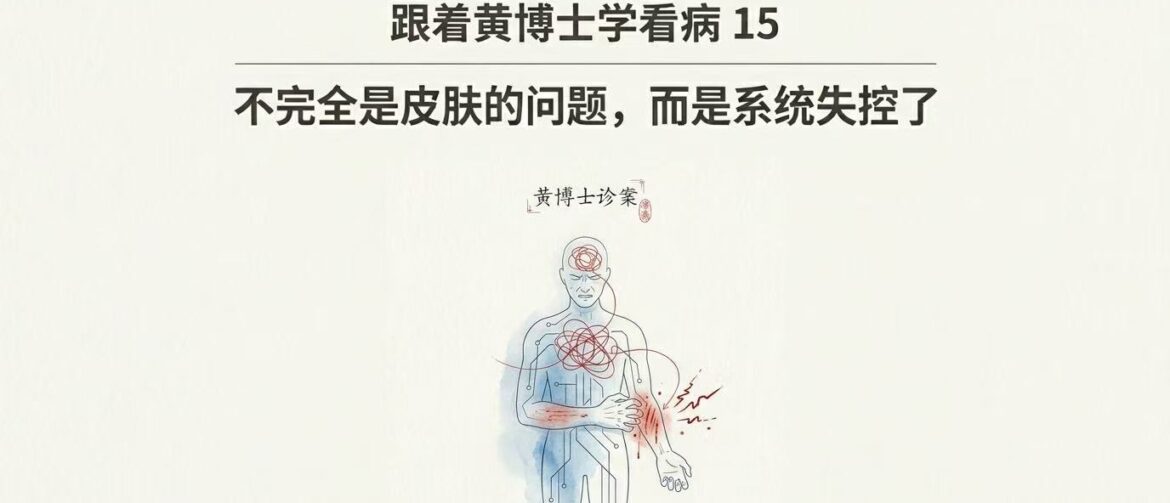
> View article《跟着黄博士学看病 15》——不只是皮肤的问题,而是系统失控了 这个病案,其实并不复杂,它的价值,不在于“有多难”,而在于你能不能在那个混乱的当下,看清楚到底发生了什么。 他是我的一位老患者,五十岁左右。一进门,他就说:“黄博士,你救救我吧,我全身痒得受不了了。” 他从凌晨两点开始,全身突然奇痒,一直持续到现在。中间他已经吃了三次止痒的抗过敏药,也抹了外用药膏,但几乎没有什么效果。整个人完全坐不住,一直在身上抓、挠、摩擦,有些够不到的地方就反复蹭。皮肤很红,一道一道的抓痕,有的地方已经挠破了,甚至有轻微渗血。 他不是简单的“皮肤痒”,而是整个人被这个“痒”搞的烦躁、焦虑、疲惫、失控。这种情况下,如果医生的注意力完全放在“皮肤”上,其实很容易走偏。你会去想,这是过敏?是荨麻疹?要不要换一种抗过敏药?要不要加激素?这种情况针灸会帮到他吗? 我当时的判断很简单,我不是在治疗皮肤病,而是先把这个人从这个失控的状态里拉出来。我没有多解释,就让他躺下来,给他针灸。我给他取穴的思路,并没有针对皮肤病,而是止痒安神。 针下去以后,我没有再去打断他,只是让他闭上眼。如果睡不着,也不要紧,就想一点轻松的画面,比如天空、白云,配合慢一点的呼吸。我跟他说,我十分钟以后再来看你。 十分钟后我再进去,他已经明显不一样了。他说,还是有痒,但没有刚才那种“受不了”的感觉了,人也安静了很多。再过一会儿,我再进去的时候,他已经睡着了。 这个过程,其实非常清楚。从进门时的坐立不安,到中间的逐渐安静,再到最后的入睡,是一个完整的“系统从失控回到稳定”的过程。 这个“痒”,一开始很可能只是一个外周的感觉刺激,但一旦它把情绪带起来,就会迅速进入一个放大回路。越痒越烦,越烦越挠,越挠越刺激皮肤,刺激越强,痒感又更明显,形成了一个恶性循环。所以我的任务就是在某一个节点,把这个恶性循环停住了。痒稍微减轻一点,人就不那么焦虑;情绪一稳定,身体整体的兴奋水平下降,感觉系统的放大效应也随之减弱;不再反复抓挠,皮肤的二次刺激减少,又进一步减轻了症状。原来的恶性循环,开始转为良性循环。 这个病例,对我来说,最重要的不是“我把他治好了”,而是再次提醒我,临床上,很多看起来很局部的问题,本质上都是系统问题。医生真正要做的,不只是对抗症状,而是在合适的时机,把一个已经失控的系统,重新拉回到可以自我调节的轨道上。
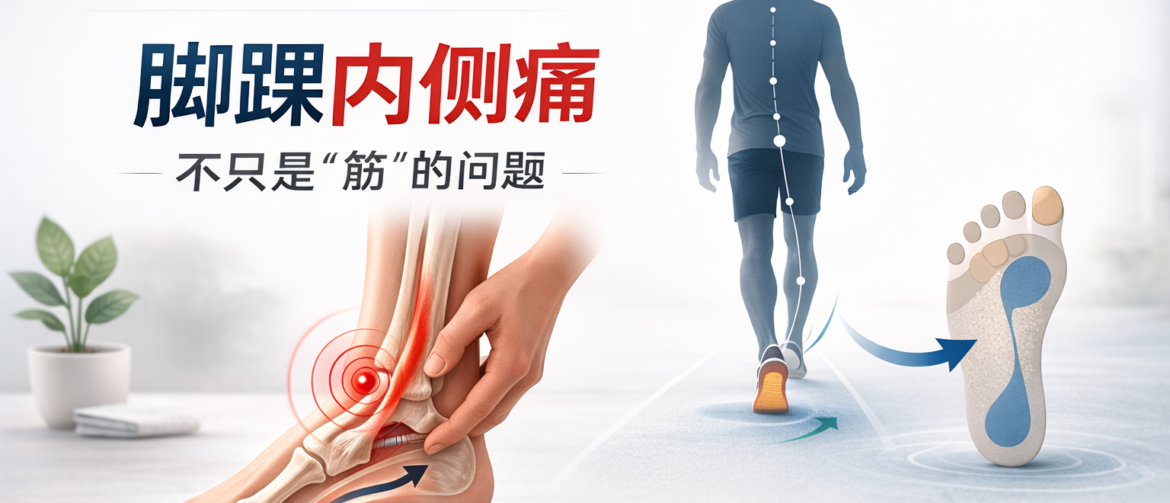
> View article【跟着黄博士学看病14】——内踝不痛之后,我才真正开始看病 这位患者,是一个年轻男性,也是我的老病人。这次来找我,主要的问题,是右侧踝关节内侧的疼痛。这个疼痛不重,但有一个很典型的特点——早晨第一步痛。每天起床,脚一踩地,内踝这个位置就会明显不舒服,但走一走、活动开以后,又能缓解。平时走路基本没有感觉,但只要运动量一上来,比如打篮球、踢足球,这个地方就会开始隐隐作痛。 他几年前有过踝关节扭伤,但这次的疼,是最近两三个月才逐渐出现的。 我给他检查的时候,在内踝前下方摸到一条比较粗、比较紧的“筋”,顺着这条“筋”,连到一个明显隆起、质地很硬的骨头。压这条“筋”,是酸胀;压这个骨头,疼痛更明显。当时我的第一印象其实很直接——局部的“筋”发炎了。于是我按这个思路处理:局部针灸,加点刺放血。两次治疗以后,疼痛几乎消失。 如果到这里停下来,这个病例已经“结束”了。但我再摸了一下,那条“筋”还是紧的,那块骨头还是凸的。这时候我心里很清楚,这个病没有结束,只是疼痛被解决了。 我让他站起来,刻意去调整受力方式。当他把重心稍微偏向足外侧的时候,原来内踝的那个位置反而会出现不适。这一点,让我一下子从“点”里跳了出来。它提醒我,这不是一个单纯的局部炎症,而是一个受力系统的问题。 我重新把结构对了一遍。那个凸起的骨头,是舟骨;那条紧的“筋”,是胫后肌腱。如果停在这里,说一句“胫后肌腱炎”,其实还是不够。因为一个单纯的肌腱炎,解释不了它为什么牵到舟骨,也解释不了为什么受力一变,症状就跟着变。 于是,我开始往下一层看。胫后肌,从小腿胫骨内侧深层起始,绕过内踝,附着在舟骨,是整条内侧支撑系统的核心。它负责维持足弓、控制内翻、对抗旋前。一旦这条链长期负荷异常,它就会被迫持续工作。时间一长,肌腱变紧、变粗,对舟骨附着点产生反复牵拉,于是我们就会看到,一条紧的“筋”,一个凸出来的“骨”。 到这里,这个病例的机制才真正打开。它不再是一个“点”的问题,而是一条“链”的过劳状态。 思路一旦走到这里,处理的重点也就完全改变了。从医生主导的局部治疗,转向患者自己的“重新用脚”。我给他安排了四个很简单的练习:用脚跟站立,让前侧肌群参与进来,减少内侧长期的牵拉负担;轻轻提起内侧足弓,不是用力抬,而是让足弓“自己站起来”,把支撑从单一的胫后肌,分散到足底的控制系统;脚向外推的训练,让外侧肌群参与进来,把原来全部压在内侧的负荷分一部分出去;最后加一个很轻柔的拉伸,脚轻轻向外,同时身体慢慢往前,让这条已经“过劳”的胫后肌得到一点释放。我特别提醒他,这个拉伸只是辅助,不要用力,只是轻轻放一放。 这个病例,到这里,其实才算真正开始“治疗”。因为疼痛的消失,只是把警报关掉了,而负荷的重新分配,才是把系统修好。 很多内踝痛、舟骨痛,如果只停在局部处理,效果往往很好,但也很容易反复;但一旦你从“点”走到“链”,再往“面”去看,有些问题,其实在它还没有发展之前,就已经被你拦住了。 这个病例,对我来说,真正有价值的,不是把他治不痛了,而是让我开始不满足于只“把痛治掉”。
> View article

 中文微信:nzacupunctureclinic
中文微信:nzacupunctureclinic